Перейти к:
Результаты фотодинамической терапии базальноклеточного рака кожи век с внутривенным введением фотосенсибилизатора хлорин Е6
https://doi.org/10.37895/2071-8004-2024-28-1-25-32
Аннотация
Цель исследования: оценить непосредственные и отдаленные результаты фотодинамической терапии (ФДТ) базальноклеточного рака кожи (БКРК) век с внутривенным введением фотосенсибилизатора (ФС) хлорин Е6.
Материалы и методы. ФДТ проведена 261 пациенту с верифицированным диагнозом БКРК век сТ1-3N0MO I–II стадии в возрасте от 38 до 87 лет (средний 68,7 ± 15,6 года). Использовали ФС хлорин Е6 (фотолон, фотодитазин, радахлорин) внутривенно в дозе 1,0–1,5 мг/кг, количество курсов – 1–2. Световая доза варьировалась от 100 до 300 Дж/см2 в зависимости от клинической формы новообразования и данных флюоресцентной диагностики.
Результаты. Полная регрессия после 1-го курса ФДТ БКРК сТ1-3N0M0 с внутривенным введением ФС хлорин Е6 получена в 90,4 % случаев, после двух курсов получена полная регрессия в 96,2 % случаев. На сроках наблюдения от 5 до 15 лет диагностированы рецидивы в 7,6 % случаев. Количество рецидивов зависело от стадии процесса. При новообразованиях, соответствующих символу сT1 а, число рецидивов составило 1,4 %, сT1 в – 5,0 %, сT1 с – 8,3 %, сT2 а – 2,5 %, сT2 в – 5,0 %, сT2 с – 9 %, сT3 а – 5,8 %, сT3 в – 43,8 %, сT3 с – 46,7 %. Отмечены хорошие и отличные косметические результаты.
Заключение. ФДТ БКРК век I–II стадии c внутривенным введением ФС хлорин Е6 является эффективным способом лечения с низким риском развития анатомо-функциональных нарушений и может являться альтернативой хирургическому лечению. Лечение должно проводиться персонализировано в специализированных центрах.
Ключевые слова
Для цитирования:
Ярославцева-Исаева Е.В., Капинус В.Н., Поповкина О.Е., Спиченкова И.С. Результаты фотодинамической терапии базальноклеточного рака кожи век с внутривенным введением фотосенсибилизатора хлорин Е6. Лазерная медицина. 2024;28(1):27-34. https://doi.org/10.37895/2071-8004-2024-28-1-25-32
For citation:
Yaroslavtseva-Isaeva E.V., Kapinus V.N., Popovkina O.E., Spichenkova I.S. Outcomes after photodynamic therapy of basalcell carcinoma on the eyelid skin with intravenous administration of photosensitizer chloride E6. Laser Medicine. 2024;28(1):27-34. (In Russ.) https://doi.org/10.37895/2071-8004-2024-28-1-25-32
ВВЕДЕНИЕ
Первичные злокачественные опухоли органа зрения выявляются в 1 % от всех злокачественных новообразований. Заболеваемость в РФ при этой локализации составляет 3,7 ± 0,4 случая на 100 000 населения. Рак кожи век составляет 2/3 всех злокачественных опухолей органа зрения и 5–6 % всех злокачественных опухолей кожи, при этом доминирует базальноклеточный рак (в 60–95 % случаев) [1]. Наиболее распространенной локализацией злокачественного новообразования является нижнее веко. Несмотря на доступность визуальной диагностики, опухоль в ранней стадии (Т1) диагностируют только у 1/3 заболевших, что резко снижает возможность локального органосохраняющего лечения [2]. В отличии от рака кожи другой локализации (согласно классификации злокачественных новообразований по TNM 8-го пересмотра) размеры новообразований рака кожи век, характеризующие стадию процесса, значительно отличаются. Опухоли век редко приводят к летальному исходу, но поздняя диагностика опухолей требует более инвазивного лечения и, следовательно, будет иметь неблагоприятные эстетические последствия. Помимо этого новообразования могут снижать остроту зрения или изменять нормальную форму век. Частота опухолей кожи век в основном является результатом воздействия факторов окружающей среды, включая солнечный свет и воздействие ультрафиолетовых лучей, и генетических факторов, включая пигментацию кожи. Таким образом, распространенность этих типов опухолей демонстрирует географические различия [3]. Раннее выявление новообразования, правильное стадирование и выбор метода лечения, обеспечивавшего не только радикальность лечения, но и хороший косметический результат, несомненно являются значимыми параметрами для практического здравоохранения. В настоящее время основой метод лечения рака кожи век – хирургический, в том числе реконструктивные пластические операции с применением лоскутов при обширных дефектах век [4][5]. Результаты хирургического лечения варьируют по данным разных авторов, процент рецидивов через 5 лет после лечения составляет от 3,2 до 20 % [6][7]. Так, по данным французских исследователей, из 165 очагов БКРК век после хирургического лечения только у 64,2 % получены отрицательные хирургические края, остальные положительные, и им проводилось или повторное хирургическое лечение, или лучевая терапия и наблюдение, и у 6,9 % выявлены рецидивы [8]. По данным испанских авторов, после хирургического лечения 142 пациентов с БКРК век получены положительные края резекции в 20,5 %, частота рецидивов 5,6 % [9]. По данным финских исследователей, из 194 очагов БКРК век, подвергшихся хирургическому лечению (при этом средний диаметр опухоли был меньше 10 мм в 77,3 % случаев), частота рецидивов составила 13,7 % [10]. В офтальмоонкологическом центре Челябинского областного онкологического диспансера за период 1999–2005 гг. под наблюдением находилось 429 больных с БКРК век. Рецидивирующее течение БКР кожи век имело место в 72 случаях (19,7 %). Изучение взаимосвязи развития рецидивов БКР кожи век с методами лечения показало, что они возникают преимущественно после короткодистанционной рентгенотерапии (46,2 %), криодеструкции (33,8 %), реже – после хирургического лечения (20 %) [11].
В последнее 25 лет альтернативой хирургическому лечению является фотодинамическая терапия. В ретроспективных исследованиях в отечественной литературе и стран ближнего зарубежья показана высокая эффективность ФДТ рака кожи с внутривенным введением ФС производных хлорина Е6, в том числе рака кожи век [12-16]. В систематических обзорах и метаанализах в основном анализируются работы по эффективности ФДТ только с аппликационным способом введения фотосенсибилизатора – 5-аминолевулиновой кислоты и ее производных, которая эффективна только при поверхностном БКРК, и 5-летняя безрецидивная выживаемость не превышает 76,5 % [17-20]. Активное развитие в РФ отечественной лазерной аппаратуры, применение отечественных фотосенсибилизаторов производных хлорина Е6 и внутривенный способ введения ФС, правильный отбор пациентов, возможность проводить флуоресцентную диагностику позволяют активно развивать метод ФДТ и достигать высоких показателей безрецидивной выживаемости и получать отличные косметические результаты.
Цель исследования: оценить эффективность фотодинамической терапии (ФДТ) с внутривенным введением фотосенсибилизатора (ФС) хлорин Е6 у больных базальноклеточным раком кожи век (БКРК).
МАТЕРИАЛЫ И МЕТОДЫ
С 2002 по 2018 г. в отделении в рамках научных исследований проведена ФДТ с внутривенным введением ФС хлорин Е6 261 пациенту (ФС «Фотолон» – 231 пациент, ФС «Фотодинтазин» – 20 пациентов, «Радахлорин» – 10 пациентов) с морфологическим верифицированным БКРК век в возрасте от 38 до 87 лет (средний 68,7 ± 15,6 года). Новообразования на нижнем веке выявлены у 114 (43,7 %) пациентов, новообразования на веках с вовлечением внутреннего угла – у 108 (41,4 %) пациентов, на верхнем веке новообразования выявлены у 25 (9,5 %) пациентов и новообразования на веках с вовлечением наружного угла выявлены у 14 (5,4 %) пациентов. По распространенности процесса (руководство по TNM 8-e издание) БКРК век сТ1N0M0 диагностирован у 102 (39,1 %) пациентов (из них Т1 а – 70; Т1 в – 20, Т1 с – 12); сТ2N0M0 диагностирован у 86 (32,9 %) пациентов (из них Т2 а – 40; Т2 в – 35; Т2 с – 11), сТ3N0MO диагностирован у 73 (28,0 %) пациентов (из них Т3а – 51; Т3 в – 16; Т3 с – 6). Кроме того, 25 (9,6 %) пациентов ранее получили лечение: лучевую терапию – 15, хирургическое лечение – 6, лазерную или криодеструкцию – 4.
Пациентам вводили ФС хлорин Е6 внутривенно, предварительно разведя в 200 мл физиологического раствора, в дозе 1,0–1,5 мг/кг. Перед лечением пациентам проводили флюоресцентную визуализацию для определения границ опухолевого очага и контроля за процессом лечения (рис. 1 а, б, в) и флюоресцентную спектроскопию с целью определения индекса контрастности опухоль / здоровая ткань и планирования световой дозы. Световая доза была персонализирована для каждого пациента и зависела от клинической формы новообразования, степени накопления фотосенсибилизатора, локализации новообразования, реакции ткани на фотодинамическое воздействие, применяли световую дозу от 100 до 300 Дж/см 2. Средний индекс контрастности опухоль/здоровая ткань варьировал от 1,5/1 до 4/1. При индексе контрастности менее 1,5/1 световая доза планировалась не менее 300 Дж/см2.
Облучение проводили на полупроводниковом лазерном аппарате «Латус» (662 нм), дистанционно, с использованием световода с микролинзой, количество курсов – 1–2. У 30 больных с толщиной опухоли более 7 мм дополнительно проводили внутритканевое облучение опухоли с использованием диффузоров (от 10 до 20 мм) с мощностью лазерного излучения на выходе световода до 0,4 Вт и световой дозе до 300 Дж/см длины световода. Глазное яблоко и окружающие ткани экранировали с помощью специальных защитных устройств. Пациенты соблюдали световой режим до трех суток. Для купирования болевого синдрома применяли ненаркотические и наркотические анальгетики. Для уменьшения отечности окружающих тканей применяли антигистаминные препараты. После лечения проводили обработку зоны ФДТ раствором антисептика, мазями и каплями с антибиотиком, глюкокортикоидами.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Патологических реакций и нежелательных явлений после введения фотосенсибилизатора не отмечали. Непосредственно после лечения у всех пациентов наблюдали выраженный отек век, который сохранялся 2–4 суток. На 1–2-е сутки отмечали признаки геморрагического некроза новообразования (рис. 4 б, 7 в). На 4–7-е сутки формировался струп (рис. 3 б, 5 б), который отторгался через 3–8 недель, и формировался рубец. Через 3 месяца после 1-го курса ФДТ у 236 (90,4 %) больных получена полная регрессия опухолевого очага, частичная регрессия – у 25 (9,6 %). Пациентам с частичной регрессией после 1-го курса ФДТ проведен повторный курс ФДТ, получена полная регрессия еще у 15 пациентов. Таким образом, полная регрессия очага БКРК век после двух курсов ФДТ получена в 96,2 % случаев. Пациенты с полной регрессией (n = 251) наблюдались без рецидива от 5 до 15 лет в 92,4 % случаев. Результаты лечения БКРК век в зависимости от клинической стадии представлены в таблице.
В большинстве случаев рецидивы выявлены через 2–3 года после ФДТ и размеры рецидива были меньше первоначальных размеров опухоли. Безрецидивная выживаемость через 5 лет при БКРК век сТ1 аN0M0 составила 98,6 %; Т1 в – 95,0 %, Т1 с – 91,7 %; сТ2 аN0M0–97,5 %, Т2 в – 94,3 %, Т2 с – 91,0 %, сТ3 а – 94,2 %, Т3 в – 56,2 % Т3 с – 53,3 %. Пациентам (n = 10) с частичной регрессией после двух курсов ФДТ и рецидивами (n = 18) проводились повторные курсы ФДТ. У 20 достигнута полная регрессия, в настоящее время наблюдаются без рецидива, 6 пациентам проведено хирургическое лечение с пластикой, 2 пациентам проведена лучевая терапия.
У всех пациентов после проведения ФДТ сохранились острота зрения и цветоощущение. После ФДТ в большинстве случаев формировались нормотрофические рубцы, без изменения размеров глазной щели (рис. 3 в, 5 в, 6 б). В 30 % случаев после ФДТ отмечали на первом году наблюдения гипертрофические рубцы с гиперемией, которые на втором году наблюдения становились нормотрофическими (рис. 2 б, 2 с). При прорастании БКРК на всю толщину века через 3 месяца отмечена деформация века (рис. 4 в).
При вовлечении опухолевым процессом слезных канальцев у 10 пациентов после ФДТ отмечали незначительное слезотечении в течение 7–14 суток, у 2 пациентов слезотечение сохранялось более 6 мес. При новообразованиях на нижнем веке более 20 мм у 8 пациентов наблюдали незначительное опущение нижнего века. Возникновение колобом, гипертрофий век не отмечали.
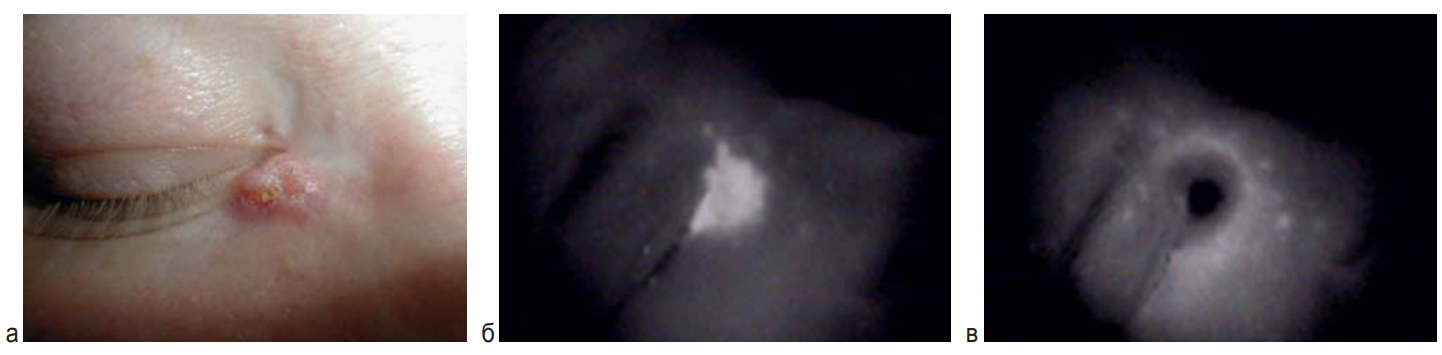
Рис. 1. а – базальноклеточный рак кожи сТ2 аN0M0; б – флюоресценция после введения ФС хлорин Е6; в – флюоресценция после ФДТ
Fig. 1. a – basal-cell skin cancer сТ2 аN0M0; б – fluorescence after injection of chlorine E6; в – fluorescence after PDT
Таблица
Результаты ФДТ
Table
Results after PDT
Стадия БКРК BCC stage | Количество пациентов Number of patients n | Полная регрессия Full regression n | Без рецидива 1 год Without relapse 1 year n | Без рецидива 2 года Without relapse 2 years n | Без рецидива 3 года Without relapse 3 years n | Без рецидива 4 года after Without relapse 4 years n | Без рецидива 5 лет Without relapse 5 years n ( %) | Рецидив через 5 лет Relapse after 5 years n ( %) |
сT1 а IА cтадия/stage | 70 | 70 | 70 | 69 | 69 | 69 | 69 (98,6 %) | 1 (1,4 %) |
сT1 в IА стадия/stage | 20 | 20 | 19 | 19 | 19 | 19 | 19 (95,0 %) | 1 (5,0 %) |
сT1 с IА стадия/stage | 12 | 11 | 10 | 9 | 9 | 9 | 9 (91,7 %) | 3 (8,3 %) |
сT2 а IB стадия/stage | 40 | 40 | 40 | 39 | 39 | 39 | 39 (97,5 %) | 1 (2,5 %) |
сT2 в IIА стадия/stage | 35 | 33 | 32 | 31 | 31 | 30 | 30 (95,0 %) | 2 (5,0 %) |
сT2 с IIА стадия/stage | 11 | 10 | 10 | 9 | 9 | 9 | 9 (91,0 %) | 1 (9,0 %) |
сT3 а IIА стадия/stage | 51 | 49 | 49 | 48 | 48 | 46 | 46 (94,2 %) | 3 (5,8 %) |
сT3 в IIА стадия/stage | 16 | 14 | 12 | 11 | 10 | 9 | 8 (56,2 %) | 6 (43,8 %) |
сT3 с IIА стадия/stage | 6 | 5 | 4 | 4 | 4 | 3 | 3 (53,3 %) | 2 (46,7 %) |
Всего Total | 261 (100 %) | 251 (96,2 %) | 246 (98,0 %) | 239 (95,2 %) | 238 (94,8 %) | 233 (92,8 %) | 232 (92,4 %) | 18 (7,6 %) |
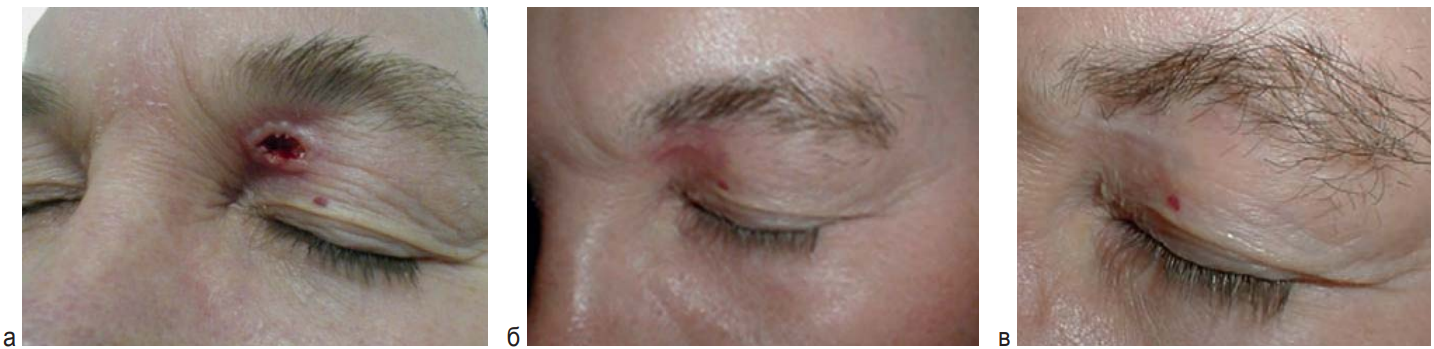
Рис. 2. Пациент 38 лет. Базальноклеточный рак верхнего века слева, язвенная форма cT2 аN0M0. 1 курс ФДТ. ФС «Фотолон» – 1,0 мг/кг, доза лазерного облучения – 300 Дж/см 2, 1 поле – 2,0 см. Срок наблюдения без рецидива – 8 лет. а – до ФДТ; б – 1 год после ФДТ; в – 5 лет после ФДТ
Fig. 2. Patient 38 y. o. Basal-cell cancer of the left upper eyelid, ulcerative type cT2 аN0M0. One PDT course. Photolon – 1.0 mg/kg, light dose – 300 J/cm 2, 1 field – 2.0 cm. а – before PDT; б – one year after PDT; в – 5 years after PDT
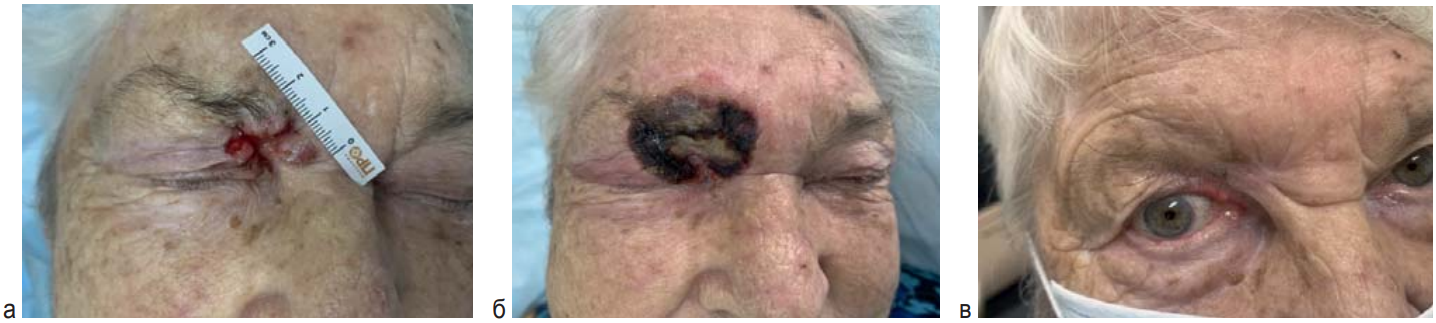
Рис. 3. Пациентка 90 лет. Базальноклеточный рак кожи верхнего века справа с вовлечением внутреннего угла правого глаза сT3 сN0M0. 1 курс ФДТ, ФС «Фотолон» – 1,3 мг/кг. Параметры интерстициальной ФДТ: Р–0,4 Вт, диффузор 15 мм, кол-во позиций – 3, время 20 мин; параметры дистанционной ФДТ: Р – 0,8 Вт, Е – 200 Дж/см 2, кол-во полей – 4. Срок наблюдения без рецидива 1,5 года. а – до ФДТ; б – 8 дней после ФДТ; в – 1 год после ФДТ
Fig. 3. Patient 90 y. o. Basal-cell cancer of right upper eyelid with involvement of internal eye angle cT3cN0M0. One PDT course. Photolon – 1.3 mg/kg. Interstitial PDT parameters: Р–0,4 W, diffusing tip 15 mm, 3 positions, time 20 min; distant PDT parameters: Р – 0.8 W, Е – 200 J/cm 2, 4 fields. Recurrence-free period 1,5 years. a – before PDT; б – 8 days after PDT; в – 1 year after PDT
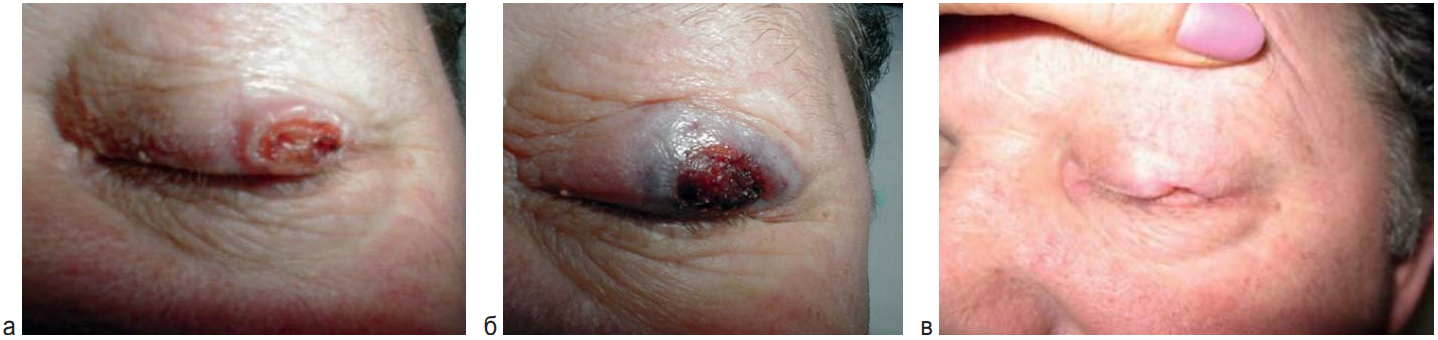
Рис. 4. Пациент 70 лет. Базальноклеточный рак кожи верхнего века слева сT2 сN0M0, язвенная форма. ФС «Фотолон» в дозе 1,5 мг/кг. 1 курс ФДТ. Параметры дистанционной ФДТ: Р – 0,6 Вт, Е – 150 Дж/см 2, диаметр поля – 1,5 см, количество полей – 2. Срок наблюдения без рецидива – 10 лет. а – до ФДТ; б – 1-е сутки после ФДТ; в – 10 лет после ФДТ
Fig. 4. Patient 70 y. o. Basal-cell cancer of the left upper eyelid, ulcerative type cT2cN0M0. One PDT course. Photolon – 1.5 mg/kg, light dose – 150 J/cm 2, 2 fields – 1.5 cm. a – before PDT; б – one day after PDT; в – 10 years after PDT
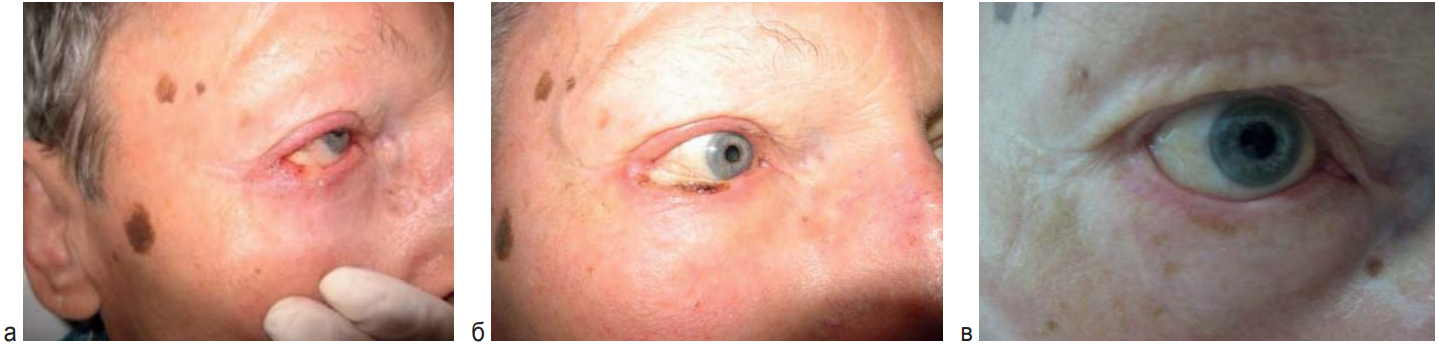
Рис. 5. Пациент 60 лет. Базальноклеточный рак нижнего века справа сТ2 вN0M0, рецидив после лучевой терапии, эрозивно-язвенная форма. ФС «Фотодитазин» в дозе 1,0 мг/кг. 1 курс ФДТ. Параметры дистанционной ФДТ: Р – 2 Вт, Е – 300 Дж/см 2. Срок наблюдения без рецидива – 15 лет. а – до ФДТ; б – 1 мес после ФДТ; в – 5 лет после ФДТ
Fig. 5. Patient 60 y. o. Basal-cell cancer of the right lower eyelid, relapse after post-gammatherapy cT2cN0M0. One PDT course. Photodithazin – 1.0 mg/kg, light dose – 300 J/cm 2. Recurrence-free period 15 years. a – before PDT; б – 1 month after PDT; в – 5 years after PDT

Рис. 6. Пациент 65 лет. Базальноклеточный рак кожи нижнего века справа сT1bN0M0, опухолевидная форма. ФС «Фотолон» в дозе 1,0 мг/кг. Параметры дистанционной ФДТ: Р – 0,8 Вт, Е – 300 Дж/см 2, 1 поле 1,5 см. Срок наблюдения без рецидива 10 лет. а – до ФДТ; б – 10 лет после ФДТ
Fig. 6. Patient 65 y. o. Basal-cell cancer of the right lower eyelid, nodular type cT2bN0M0. One PDT course. Photolon – 1.0 mg/kg, P – 0.8 W, lightdose – 300 J/cm 2. Recurrence-free period 10 years. a – before PDT; б – 10 years after PDT
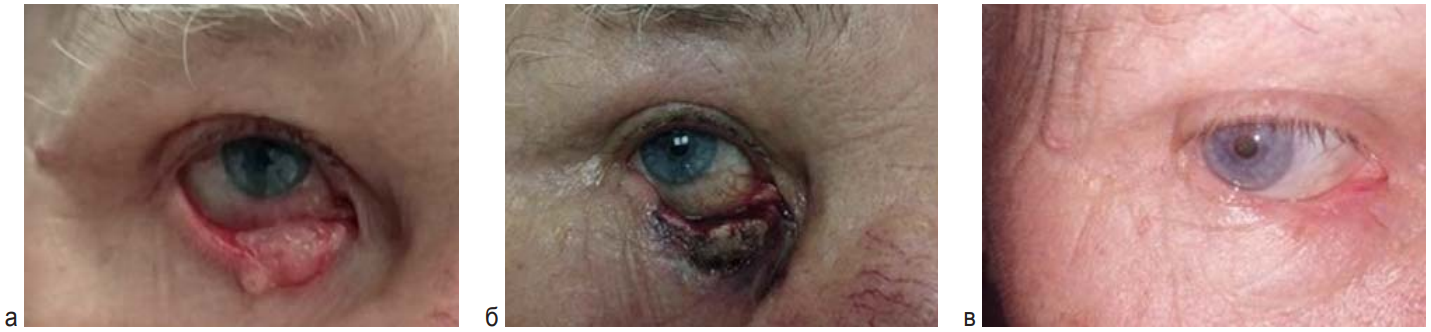
Рис. 7. Пациент 72 лет. Базальноклеточный рак кожи нижнего века справа опухолевидная форма сT3 сN0M0. ФС «Фотолон», 1,0 мг/кг. Параметры дистанционной ФДТ: Р – 1 Вт, Е – 300 Дж/см 2, 2 поля (1,5 см). Срок наблюдения без рецидива 5 лет. а – до ФДТ; б – 3 сут после ФДТ; в – 2 года после ФДТ
Fig. 7. Patient 72 y. o. Basal-cell cancer of the right lower eyelid nodular type cT3cN0M0. One PDT course. PS Photolon – 1.0 mg/kg, P – 1.0 W, E – 300 J/cm 2, 2 fields 1.5 cm. Recurrence-free period 5 years. a – Before PDT. b – 3 days after PDT. в – 2 years after PDT
ЗАКЛЮЧЕНИЕ
Эффективность ФДТ базальноклеточного рака кожи век сТ1–3 аN0M0 с внутривенным введением ФС производного хлорина Е6 сопоставима с хирургическим лечением. Проведение 1-го курса ФДТ с внутривенным введением ФС хлорин Е6 позволяет достигнуть полной регрессии очага БКРК век в 92,4 % случаев, второй курс ФДТ поднимает данный показатель до 96,2 %. Процент рецидивов зависит от клинической стадии. При новообразованиях, соответствующих символам сТ1 а, сТ2 а – процент рецидивов через 5 лет после лечения до 2,5 %, при сТ1 в, сТ2 в, сТ3 а – процент рецидивов до 6 %. ФДТ с ФС хлорин Е6 является эффективным, органосохраняющим методом лечения базальноклеточного рака кожи век сТ1–3 аN0M0 с хорошими и отличными косметическими результатами. Учитывая персонализированные параметры проведения фотодинамической терапии, методика должна применяться в специализированных центрах со строгим отбором пациентов после проведения онкологического консилиума.
Список литературы
1. Злокачественные новообразования в России в 2021 году (заболеваемость и смертность). Под ред. Каприна А.Д, Старинского В.В, Шахназаровой А.О.: МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России; 2022: 252.
2. Бровкина А.Ф., Лернер М.Ю. Рак кожи век: эпидемиология, прогноз. Опухоли головы и шеи. 2017; 7: 81–85.
3. Bagheri А., Tavakoli M., Kanaani A. et al. Eyelid masses: A 10-year survey from a tertiary eye hospital in Tehran. Middle East Afr J Ophthalmol. 2013; 20: 187–192. PMID: 24014978. DOI: 10.4103/0974-9233.114788
4. NCCN Guidelines Versijns 2. 2022. Bazal Cell Skin Cancer.
5. Груша Я.О., Исмаилова Д.С., Ризопулу Э.Ф. Хирургическое лечение злокачественных новообразований век эпителиального происхождения. Опухоли головы и шеи. 2012; 2: 24–28.
6. Бочкарева А.Н., Коленко О.В., Егоров В.В., Смолякова Г.П., Банщиков П.А., Пилипенко А.Д., Белоус А. В. Повышение эффективности лечения злокачественных новообразований век. Здравоохранение Дальнего Востока. 2020; 2: 36–39. DOI: 10.33454/1728-1261-2020-2-36-39
7. Aaron M. Drucker, Gaelen P. Adam et al. Treatments of Primary Basal Cell Carcinoma of the Skin: A Systematic Review and Network Meta-analysis; 2018: Oct 2; 169 (7): 456–466.
8. Knani O., Romdhane N. Ben Rayana. Clinical study and risk factors for recurrence of basal cell carcinoma of the eyelid: results of a Tunisian series and review of the literature J.Fr. Ophtalmol. 2014; 37 (2): 107–114. doi:10.1016/j.jfo.2013.05.028.
9. Fatigato G., Capitani S., Milani D., Grassilli S., Alameen A.A., Candiani M., Riberti C., Galasso M., Previati M., Eur J. Risk factors associated with relapse of eyelid basalcellcarcinoma: results from a retrospective study of 142 patients. Dermatol. 2017; 27 (4): 363–368. DOI: 10.1684/ejd.2017.3026
10. Paavilainen V., Tuominen J., Aho V.V., Saari K.M. Long-term results after treatment of basal cell carcinoma of the eyelid in South-Western Finland. Eur J Ophthalmol. 2007; 17 (4): 494–500. DOI: 10.1177/112067210701700403)
11. Важенина Д.А., Васильев С.А., Дудник С.Н. и др. Рецидивирующий базальноклеточный рак кожи век (особенности клинического течения, лечение). Российский мед. журн. 2006; 11: 36–43.
12. Волгин В.Н., Странадко Е.Ф., Тришкина О.В., Кабанова М.А., Кагоянц Р.В. Сравнительная характеристика различных видов лечения базальноклеточного рака кожи. Российский журнал кожных и венерических болезней. 2013; (5): 4–10.
13. Капинус В.Н., Каплан М.А., Ярославцева-Исаева Е.В., Спиченкова И.С., Иванов С.А. Применение хлорин Е6 фотодинамической терапии базальноклеточного рака кожи. Исследования и практика в медицине. 2021; 4 (8): 33–43.
14. Филоненко Е.В., Серова Л.Г. Фотодинамическая терапия в клинической практике. Biomedical Photonics. 2016; 5 (2): 26–37.
15. Странадко Е.Ф., Рябов М.В. Фотодинамическая терапия рака кожи критических анатомических локализаций в гериатрической практике. Лазерная медицина. 2021; 25 (3S): 36–37.
16. Пурцхванидзе В.А. Фотодинамическая терапия рака кожи внутреннего угла глаза и нижнего века. Вестник медицинских технологий. 2016; 3: 114–121.
17. Arits A.H., Mosterd K., Essers B.A., Spoorenberg E., Sommer A., De Rooij M.J., van Pelt H.P., Quaedvlieg P.J., Krekels G.A., van Neer P.A., Rijzewijk J.J., van Geest A.J., Steijlen P.M., Nelemans P.J., Kelleners-Smeets N.W. Photodynamic therapy versus topical imiquimod versus topical fluorouracil for treatment of superficial basal-cell carcinoma: a single blind, non-inferiority, randomised controlled trial. Lancet Oncol. 2013 Jun; 14 (7): 647–54. DOI: 10.1016/S1470-2045(13)70143-8.
18. Van Delft L.C. J , Nelemans P. J, Kessels J. P. H. M., Kreukels H., Roozeboom M. H , Michette de Rooij J. M. , Mosterd K., Ellen de Haas R. M. , Kelleners-Smeets N. W J.. Long-Term Efficacy of Photodynamic Therapy with Fractionated 5-Aminolevulinic Acid 20 % versus Conventional Two-Stage Topical Methyl Aminolevulinate for Superficial Basal-Cell Carcinoma. Dermatology. 2022; 238 (6): 1044–1049. DOI: 10.1159/00052474
19. Jason Thomson, Sarah Hogan. Interventions for basal cell carcinoma of the skin, Codraine Database SystRev. 2020; 11 (11): CD003412. DOI: 10.1002/14651858.CD003412.pub3
20. Savoia P., Deboli T., Previgliano A., Dummer Р. et al Usefulness of Photodynamic Therapy as a Possible Therapeutic Alternative in the Treatment of Basal Cell Carcinoma. Int J Mol Sci. 2015; 16 (10): 23300–23317.
Об авторах
Е. В. Ярославцева-ИсаеваРоссия
Ярославцева-Исаева Елена Викторовна – кандидат медицинских наук, ведущий научный сотрудник отделения фотодинамической диагностики и терапии
Обнинск
В. Н. Капинус
Россия
Капинус Виктория Николаевна – кандидат медицинских наук, старший научный сотрудник отделения фотодинамической диагностики и терапии
Обнинск
О. Е. Поповкина
Россия
Поповкина Ольга Ефимовна – кандидат медицинских наук, заведующая отделением фотодинамической диагностики и терапии
Обнинск
И. С. Спиченкова
Россия
Спиченкова Ирина Сергеевна – кандидат медицинских наук, врач отделения фотодинамической диагностики и терапии
Обнинск
Рецензия
Для цитирования:
Ярославцева-Исаева Е.В., Капинус В.Н., Поповкина О.Е., Спиченкова И.С. Результаты фотодинамической терапии базальноклеточного рака кожи век с внутривенным введением фотосенсибилизатора хлорин Е6. Лазерная медицина. 2024;28(1):27-34. https://doi.org/10.37895/2071-8004-2024-28-1-25-32
For citation:
Yaroslavtseva-Isaeva E.V., Kapinus V.N., Popovkina O.E., Spichenkova I.S. Outcomes after photodynamic therapy of basalcell carcinoma on the eyelid skin with intravenous administration of photosensitizer chloride E6. Laser Medicine. 2024;28(1):27-34. (In Russ.) https://doi.org/10.37895/2071-8004-2024-28-1-25-32
JATS XML


























