Перейти к:
Обоснование целесообразности выполнения лазерной скульптурной увулопалатопластики больным ронхопатией и синдромом обструктивного апноэ сна
https://doi.org/10.37895/2071-8004-2023-27-4-26-34
Аннотация
Цель работы: обоснование целесообразности выполнения лазерной скульптурной увулопалатопластики больным ронхопатией и синдромом обструктивного апноэ сна.
Материалы и методы: обоснована целесообразность использования метода лазерной скульптурной увулопалатопластики, позволяющего минимизировать хирургическую травму сухожильно-мышечной пластинки при вапоризации патологически измененных тканей мягкого нёба, что подтверждается результатами операции у 309 больных с ронхопатией и синдромом обструктивного апноэ сна при наблюдении за ними в течение 5 и более лет.
Результаты: результаты применения лазерной скульптурной увулопалатопластики для полноценного избавления больных ронхопатией и синдромом обструктивного апноэ сна от ночного храпа и связанных с ним осложнений свидетельствуют не только о безопасности выполнения и высокой эффективности (98,4 % случаев) данного хирургического вмешательства, но и о стойкости полученных результатов на протяжении 5 и более лет после операции.
Заключение: лазерная скульптурная увулопалатопластика, выполняемая с тщательным соблюдением техники оперирования и после отбора, проводимого с помощью комплексной системы дифференцированного обследования, является безопасным и эффективным методом лечения больных ронхопатией и синдромом обструктивного апноэ сна, обеспечивающим стойкое и полноценное избавление их от ночного храпа и его осложнений.
Ключевые слова
Для цитирования:
Князьков В.Б., Праздников Э.Н., Дайхес Н.А. Обоснование целесообразности выполнения лазерной скульптурной увулопалатопластики больным ронхопатией и синдромом обструктивного апноэ сна. Лазерная медицина. 2023;27(4):26-34. https://doi.org/10.37895/2071-8004-2023-27-4-26-34
For citation:
Knyazkov V.B., Prazdnikov E.N., Daikhes N.A. Reasonability in performing laser sculptural uvulopalatoplasty in patients with ronchopathy and obstructive sleep apnea syndrome. Laser Medicine. 2023;27(4):26-34. (In Russ.) https://doi.org/10.37895/2071-8004-2023-27-4-26-34
ВВЕДЕНИЕ
Ронхопатия (РП) является сложным полиэтиологическим заболеванием, оказывающим многофакторное негативное влияние на осуществление функций нервной, сердечно-сосудистой, дыхательной и других систем организма. Как правило, у любого больного РП можно выявить одну или несколько причин возникновения ночного храпа и множество причин, обуславливающих не только стойкое течение заболевания, но и прогрессивное развитие синдрома обструктивного апноэ сна (СОАС), клинические проявления которого свидетельствуют о запущенности заболевания в целом [1].
Недостаточная вентиляция верхних дыхательных путей (ВДП) у этих больных вызывает снижение оксигенации крови и гипоксию. Из-за этого они вынуждены дышать через рот, причем более глубоко и медленно, что говорит о наличии хронической дыхательной недостаточности. При развитии заболевания у них возникают:
- изменения сократимости миокарда и нарушения в проводящей системе сердца;
- изменения в процессе кровообращения: повышается давление в легочной артерии и общем круге кровообращения, происходит процесс формирования гипертрофии правых отделов сердечной мышцы;
- изменения в составе крови;
- развитие необратимой обструкции легких;
- нарушение обмена веществ, которое носит хронический характер и проявляется избыточным развитием жировых тканей [2–4].
Данные многочисленных публикаций, посвященных лечению больных РП и СОАС, убедительно свидетельствуют, что избавление от храпа не может быть осуществлено без полноценной хирургической коррекции патологических изменений глотки и мягкого нeба (МН) [5–9].
Вопрос о целесообразности выполнения увулопалатопластики больным РП и СОАС остается открытым до настоящего времени. При этом число противников хирургического вмешательства, как и число сторонников, на протяжении последних 20 лет постоянно меняется. Вместе с тем следует констатировать, что за последние годы заметно сократилось количество больных, которым для избавления их от ночного храпа и в качестве профилактики смертельно опасных осложнений прогрессирующего в своем развитии СОАС предлагают один из известных методов хирургического вмешательства.
По мере накопления числа оперированных больных и результатов их обследования в отдаленном послеоперационном периоде стал заметен рост количества осложнений и наблюдений рецидива заболевания, что становилось основанием для сокращения числа операций и даже полного отказа от их выполнения. Вместе с тем недостаточная эффективность нехирургических методов лечения больных неосложненным храпом и особенно больных СОАС, с одной стороны, а также необходимость хирургического удаления участков слизистой оболочки и подслизистого слоя МН, претерпевших необратимые изменения и обуславливающих прогрессивное развитие заболевания и его осложнений, с другой стороны, не позволяют полностью отказаться от методов хирургического лечения больных РП, особенно больных с СОАС средней и тяжелой степени [10–12].
Важно отметить, что развитие указанных последствий наблюдается примерно с одинаковой частотой как после традиционного хирургического вмешательства, так и после выполнения альтернативных методов операции, где вместо традиционного скальпеля используется высокоэнергетическое лазерное излучение (ЛИ), особенно излучение углекислотного (СО2) лазера, электрокоагуляция, воздействие электромагнитным излучением и другие, альтернативные методы хирургического вмешательства.
На наш взгляд, основной причиной осложнений, как и рецидива заболевания, наблюдающихся в той или иной мере после применения любого из известных методов хирургического вмешательства у больных РП и СОАС (в т. ч. и лазерного – ЛУПП), является операционная травма тканей, составляющих орофарингеальный участок ВДП, и прежде всего МН, приводящая к развитию и закономерному патофизиологическому течению посттравматического воспалительного процесса, который неизбежно поражает оперированные тем или иным способом ткани [13]. Воспалительный процесс с самого начала нарушает функцию травмированных тканей, а формирующаяся рубцовая ткань по мере замещения тканевых структур, претерпевших необратимые изменения вследствие операционной травмы и естественного течения последующего воспалительного процесса, приводит к нарушению функции МН, что в итоге обуславливает рецидив заболевания, но уже с более тяжелым клиническим течением за счет выраженного снижения эффективности компенсаторных реакций поврежденных тканей.
Идея максимального снижения хирургической травматизации тканей МН при выполнении операции послужила поводом для поиска инструментов, оказывающих на ткани более щадящее воздействие. Именно с этой целью в 1990 году Y.Y. Kamami предложил больным неосложненным храпом выполнять операцию с применением СО2-лазера, используя установку, генерирующую ЛИ мощностью 5–15 Вт [14], а годом спустя M.W. Johns (1991) продублировал предложение Y.Y. Kamami и уже выполнял эту же операцию больным с СОАС легкой и средней степени, используя ЛИ той же мощности [15]. Их последователи, разрабатывая и предлагая свои варианты метода ЛУПП, также использовали ЛИ мощностью 5–15 Вт [16–18].
Сначала эти методы достаточно быстро стали популярными и распространились в клиниках США, а затем Европы и Азии. Но к началу ХХI века стало отчетливо формироваться устойчивое мнение о том, что любое хирургическое вмешательство на МН, включая и лазерное, проведенное больным РП с СОАС, обуславливает ухудшение клинического течения синдрома, нередко усиливая интенсивность храпа и увеличивая частоту эпизодов ночного апноэ. Многие хирурги стали ограничивать показания к проведению не только лазерных, но и традиционных хирургических вмешательств у больных РП, чаще отказываться от их выполнения [19–21]. По мнению специалистов Американской академии медицины сна (AASM), это связано с полиэтиологичностью РП и недостаточным качеством отбора больных к хирургическому вмешательству на МН, а наличие СОАС тяжелой степени и вовсе является основанием в отказе к выполнению операции [22].
При неизменной мощности ЛИ, которым рассекают, испаряют или коагулируют те или иные участки слизистой оболочки и подлежащих тканей МН, что предусмотрено каждым конкретным автором того или иного метода операции, ее результат, согласно данным литературы, остается примерно одинаковым. Это делает очевидным то, что основной причиной операционных неудач и послеоперационных осложнений следует считать некорректность выбора мощности используемого ЛИ.
Воздействуя на поверхность слизистой оболочки, ЛИ, мощность которого составляет 5–15 Вт, хирург, рассекая, коагулируя или испаряя заданный участок слизистой оболочки МН, неизбежно наносит термическое повреждение тканевым структурам подлежащих подслизистого и сухожильно-мышечного слоев. Причем площадь и объем зоны термических повреждений в этих слоях, согласно законам распространения энергии ЛИ в живых биотканях, существенно превышают площадь и объем участка коагулированной или испаренной слизистой оболочки, на поверхность которого оказывалось непосредственное воздействие.
Цель исследования: обоснование целесообразности выполнения лазерной скульптурной увулопалатопластики (ЛСУПП) больным РП и СОАС.
МАТЕРИАЛЫ И МЕТОДЫ
Настоящее исследование основано на анализе результатов лазерного хирургического вмешательства на МН, выполненного 309 больным РП и СОАС в возрасте от 41 года до 79 лет.
Статистический анализ и визуализация полученных данных проводились с использованием среды для статистических вычислений R 4.2.1 (R Foundation for Statistical Computing, Вена, Австрия). Описательные статистики представлены в виде выявленного числа наблюдений (относительная частота) для качественных переменных и среднего (стандартная ошибка средней) – для количественных. Для изучения ассоциации категориальных переменных использовался тест χ² Пирсона и точный тест Фишера, в качестве меры силы связи при анализе таблиц сопряженности использовалась V-статистика Крамера (с соответствующим 95 % доверительным интервалом). Для сравнения количественных переменных использовался t-тест Уэлча. Корреляционный анализ порядковых переменных проводили с использованием рангового коэффициента корреляции τB Кендалла (с соответствующим 95 % доверительным интервалом). Ассоциацию считали статистически значимой при p < 0,05. Для анализа частоты исчезновения храпа применялась пуассоновская регрессия, в качестве меры эффекта выступало отношение частот событий, показывающее среднегодовое относительное увеличение количества пациентов без храпа.
Работа выполнена в соответствии с требованиями Этического кодекса врача РФ и Хельсинкской декларацией Всемирной медицинской ассоциации (протокол ЛЭК ФГБОУ ВО «МГМСУ им. А.И. Евдокимова» Минздрава России № 25 от 05.02.21 г.). Исследование проводилось на базе кабинета медицины сна Клиники реабилитации в Хамовниках высококвалифицированным персоналом, имеющим многолетний опыт работы.
Нами проведено изучение всех применяющихся в настоящее время методов лазерного хирургического вмешательства у больных РП, отличающихся друг от друга характером и местом лазерного воздействия, техническими нюансами рассечения слизистой оболочки той или иной поверхности нёбной занавески, объемом испаренных фрагментов патологически измененных тканей, площадью участков, подвергнутых фотокоагуляции и некоторыми другими аспектами [23]. При этом все имеющие место отличия достаточно аргументированы, а рекомендации их соблюдения обоснованы. Вместе с тем все применяемые к настоящему времени методы лазерной увулопалатопластики (ЛУПП) имеют один общий признак: мощность применяемого ЛИ составляет 5–15 Вт. Важно отметить, что нам не удалось найти ни одной публикации, где были бы изложены какие-нибудь объяснения целесообразности использования именно такой мощности ЛИ.
Для выполнения ЛУПП мы использовали углекислотное ЛИ, мощность которого на выходе из генератора составляет 3–5 Вт. При этом установка, генерирующая ЛИ, должна обеспечивать режим излучения SP (SuperPuls) и снабжена одной из моделей сканирующего устройства, позволяющего осуществлять смещение лазерного луча по заданной траектории на всей площади определенной поверхности, не попадая дважды в одну и ту же точку воздействия, что позволяет равномерно испарять ткань, не меняя глубину испарения, обеспечивая при этом минимальное термическое воздействие на ее поверхности, т. н. режим SilkTuch – «шелковое или нежное касание» [24].
Применение этой техники выполнения лазерного рассечения, испарения или коагуляции заданных участков слизистой оболочки МН, а при необходимости слизистой оболочки и подслизистого слоя других участков поверхности стенок ВДП на орофарингеальном уровне позволяет хирургу визуально контролировать глубину лазерного воздействия на протяжении всей операции, что, в свою очередь, надежно предупреждает повреждение мышц нёбной занавески, а следовательно, не изменяет их функциональную способность и в послеоперационном периоде. Причем минимизация термического повреждения тканей, находящихся в непосредственной близости от зоны лазерного воздействия, обуславливает кратковременность воспалительного процесса в оперированных тканях, безболезненное течение послеоперационного периода и быстрое, в течение 10–14 суток, восстановление целостности и функциональных способностей слизистой оболочки оперированных участков.
Режим излучения SP позволяет послойно осуществлять испарение тканей на нужную глубину, в связи с чем мы решили называть такое оперирование скульптурным, т. е. послойным, а метод – лазерная скульптурная увулопалатопластика (ЛСУПП) [25].
Наряду с тщательным соблюдением техники выполнения метода ЛСУПП важнейшее значение имеет отбор больных РП и СОАС к лазерному хирургическому вмешательству на МН, проводимый с помощью комплексной системы дифференцированного обследования [26].
Анкетированный опрос предварял проведение первичного клинического осмотра, осуществляемого врачом-сомнологом и врачом-оториноларингологом больных, обратившихся за медицинской помощью по поводу храпа. Им мы предлагали ответить на вопросы, поставленные в трех вариантах опросников: Эпвортский, Берлинский и применяемый в кабинете медицины сна Клиники реабилитации в Хамовниках скрининговый.
Особое внимание было уделено выявлению больных с многоуровневым характером обструкции ВДП: деформации перегородки носа – простые искривления, диффузные утолщения, частичные утолщения (гребни, шипы), частичные утолщения на сошнике; хронические риниты – простой, гипертрофический (фиброзная форма, кавернозная форма), гипертрофический с вазомоторно-аллергическим компонентом, полипозная форма; приобретенные сращения (синехии) в полости носа; инспираторные втягивания крыльев носа; заболевания околоносовых пазух – пристеночно-гиперпластические гаймориты, кисты верхнечелюстной пазухи, хронические воспаления решетчатого лабиринта; хронический тонзиллит – простая форма, токсико-аллергические формы; гипертрофия нёбных миндалин; хронический гранулезный фарингит, складчатая гипертрофия слизистой оболочки глотки; хронический аденоидит, аденоидные вегетации.
После устранения причин обструкции ВДП этим больным также было предложено хирургическое вмешательство на МН.
Критериями исключения больных РП и СОАС из списка подлежащих оперативному вмешательству на МН являлись следующие: центральный или смешанный тип СОАС; пороки развития костного скелета лицевого черепа (прогнатия, ретрогнатия, нарушения прикуса, патологическое состояние височно-нижнечелюстных суставов); наличие гипертрофии языка (макроглоссия), инфильтрация жировой клетчатки стенок глотки, языка, латеральных парафарингеальных пространств; комбинированная патология, объединяющая ожирение (вес больных составляет 150 и более кг), эндокринные нарушения (сахарный диабет, базедова болезнь, недостаточность надпочечников и прочее), тяжелая патология сердечно-сосудистой системы (злокачественная гипертония, осложненная множественными эпизодами острых нарушений сердечного и мозгового кровообращения и др.).
На основании наличия этих критериев из 523 больных с РП и СОАС у 214 (40,9 %, или 4 из 10 обратившихся) были выявлены противопоказания к лазерной операции на МН и им было рекомендовано обследование и лечение в других лечебных учреждениях. Таким образом, ЛСУПП была предложена и выполнена 309 (59,1 %, или 6 из 10 обратившихся) больным (237 – с неосложненным храпом, 72 – с СОАС, из них: 39 – с СОАС легкой степени, 18 – с СОАС средней степени, 15 – с СОАС тяжелой степени).
Для оценки эффективности разработанного нами метода ЛСУПП, применяемого для лечения больных РП и СОАС любой степени, был проведен сравнительный анализ результатов субъективного и объективного исследований: неоднократное анкетирование – всех 309 оперированных больных; компьютерное сомнологическое исследование – КСГ, проведено 65 больным с СОАС различной степени. Из них 39 больных имели легкую степень синдрома (Л), 17 – среднюю степень синдрома (С) и 9 – тяжелую степень синдрома (Т). Полисомнографическое (ПСГ) исследование проведено 26 больным РП и СОАС средней (17 больных) и тяжелой (9 больных) степени.
Ограниченная доступность ПСГ-исследования, обусловленная достаточно высокой себестоимостью метода и малым числом медицинских учреждений, имеющих в своем распоряжении необходимое оборудование и квалифицированных специалистов, безусловно, сокращает число больных, которым оказалось возможным применить данный метод диагностики не только до предполагаемой операции, на этапе постановки диагноза и оценки целесообразности ее проведения, но и после осуществления ЛСУПП с целью объективной оценки данного метода хирургического вмешательства. Повторное ПСГ-исследование было проведено через 1 и 2 года после операции у 16 из этих 26 больных средней (11) и тяжелой (5) степенью СОАС. Для оценки эффективности проведенной операции у этих 16 больных, оперированных по поводу РП с СОАС средней или тяжелой степени, были определены изменения показателей ИАГ и содержания оксигемоглобина в артериальной крови (SpO2), полученных в процессе ПСГ исследования до операции и через 1 и 2 года после нее, как это проводили S. Fujita [27], M. Friedman еt al. [28], H. Li еt al. [29], M.B. Cahali [30], K. Pang [31] и др. исследователи, пытаясь оценить эффективность предложенных ими методов лазерного хирургического вмешательства на МН.
КСГ-исследование отличается существенно большей доступностью для больных и гораздо меньшей стоимостью, чем ПСГ.
РЕЗУЛЬТАТЫ
Проведенное исследование свидетельствует о высокой эффективности ЛСУПП, что отмечено полным исчезновением храпа через 1 месяц у 161 (52,1 %), через 6 месяцев – у 272 (88,0 %), через 1 год – у 288 (93,2 %), через 2 года – у 294 (95,1 %), через 3 года – у 299 (96,8 %), через 5 лет – у 304 (98,4 %) больных. Динамика роста числа больных с полным исчезновением храпа в зависимости от срока наблюдения представлена на рисунке.
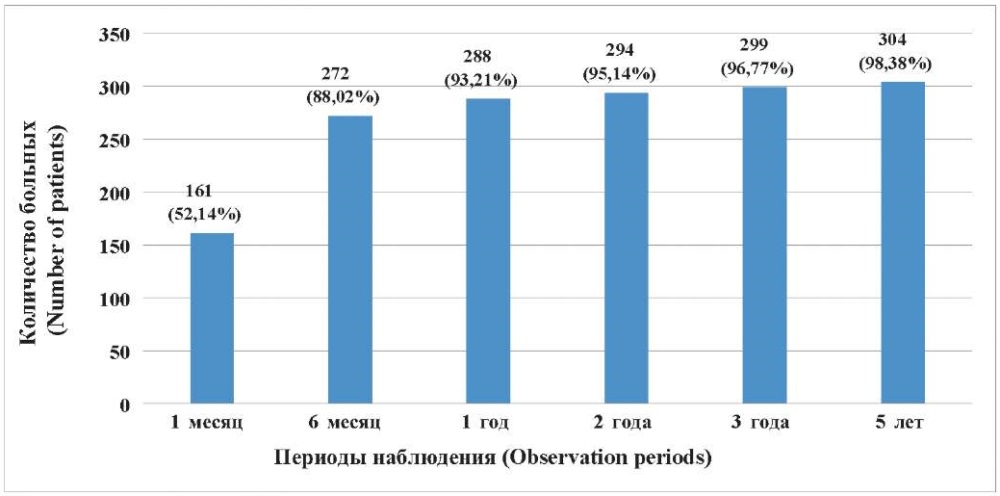
Рис. Диаграмма роста числа больных с отсутствием эпизодов возникновения ночного храпа
при значительном улучшении качества сна по мере увеличения времени после операции
Fig. Diagram of the growth in the number of patience with no episodes of snoring
with a significant improvement in sleep quality as the time after surgery increases
Выявленные изменения усредненных показателей ИАГ и содержания оксигемоглобина в артериальной крови (SpO2) у 11 больных, страдающих СОАС средней степени, и у 5 больных с СОАС тяжелой степени представлены в таблице 1.
Таблица 1
Усредненные показатели ИАГ и процентного содержания оксигемоглобина
в артериальной крови у 16 больных РП с СОАС средней (11 наблюдений)
и тяжелой (5 наблюдений) степени до и через 1 и 2 года после ЛСУПП
Table 1
Average values of IAG and the percentage of oxyhemoglobin in arterial blood
in 16 patients with RP with moderate (11 cases) and severe (5 cases) OSA
before and 1 and 2 years after LSUPP
Число обследованных больных Number of examined patients | Исследуемые параметры Investigated parameters | Время проведения исследования The time of the study | ||
До операции Before surgery | После операции After the operation | |||
Через 1 год One year after surgery | Через 2 года In two years after surgery | |||
11 больных с СОАС средней тяжести 11 patients with moderate OSA | Индекс апноэ/гипопноэ Apnea/hypopnea index | 20,4 | 11,3 | 8,4 |
Содержание оксигемоглобина (SpO2) в % Level of oxyhemoglobin (HbO2) in % | 95,3 | 95,8 | 96,2 | |
5 больных с СОАС тяжелой степени 5 patients with severe OSA | Индекс апноэ/гипопноэ Apnea/hypopnea index | 60,8 | 27,8 | 31,2 |
Содержание оксигемоглобина (SpO2) в % Level of oxyhemoglobin (HbO2) in % | 86,6 | 91,2 | 90,3 | |
Представленные в таблице 1 показатели ИАГ и содержания оксигемоглобина в артериальной крови больных позволяют судить о наличии стойкой и достаточно выраженной тенденции уменьшения ИАГ и повышении содержания оксигемоглобина в артериальной крови не только у больных, подвергнутых ЛСУПП при наличии СОАС средней степени, но и у больных, оперированных при наличии СОАС тяжелой степени (p < 0,0001).
Усредненные величины показателей, полученных в процессе КСГ, выполненной 65 больным с СОАС до и в различные сроки после операции, представлены в таблице 2.
Таблица 2
Усредненные показатели КСГ у 65 больных до и в различные сроки после ЛСУПП,
выполненной по поводу СОАС различной степени
Table 2
The average values of SG in 65 patients before and at various times after LSUP
performed for various degrees of OSA
Исследуемые параметры Investigated parameters | Степень СОАС OSA degree | Время проведения исследования Time of the study | |||||
До операции Before surgery | После операции After the operation | ||||||
Через 1 мес. One month after | Через 1 год One year after | Через 2 года Two years after | Через 3 года Three years after | Через 5 лет Five years after | |||
Индекс апноэ/гипопноэ Apnea/hypopnea index | Л | 12,7 25,6 55,2 | 2,4 3,8 5,9 | 1,9 2,8 3,4 | 1,7 2,6 3,5 | 1,5 2,6 3,3 | 1,3 2,5 3,4 |
С | |||||||
Т | |||||||
Длительность истинного сна (в % от общего сна) Duration of true sleep (in % of total sleep) | Л | 1,7 12,1 31,7 | 1,3 3,5 5,1 | 1,1 2,6 3,7 | 1,1 2,3 3,7 | 0,9 2,3 3,5 | 0,7 2,1 3,6 |
С | |||||||
Т | |||||||
Средняя ночная сатурация (в %) Average night saturation (in %) | Л | 94 93 89 | 94 94 92 | 95 93 91 | 95 95 92 | 96 95 93 | 96 96 92 |
С | |||||||
Т | |||||||
Минимальная ночная сатурация (в %) Minimum night saturation (in %) | Л | 83 78 72 | 85 83 87 | 89 90 89 | 90 89 90 | 90 90 89 | 91 92 90 |
С | |||||||
Т | |||||||
Сон с быстрым движением глаз (в % от общего сна) Sleep with rapid eye movement (in % of total sleep) | Л | 21,4 19,5 14,6 | 23,3 21,8 22,1 | 23,9 22,7 23,4 | 24,2 23,1 23,1 | 25,1 23,4 24,2 | 25,3 23,5 23,7 |
С | |||||||
Т | |||||||
Поверхностный сон (в % от общего сна) Superficial sleep (in % of total sleep) | Л | 59,5 67,2 78,9 | 9,3 12,4 12,3 | 6,5 9,5 9,3 | 5,6 8,1 8,8 | 4,1 7,4 8,2 | 3,5 5,4 8,4 |
С | |||||||
Т | |||||||
Глубокий сон (в % от общего сна) Deep Sleep (in % of total sleep) | Л | 19,1 13,3 6,5 | 67,4 65,8 65,6 | 69,6 68,4 67,3 | 70,2 68,8 68,1 | 70,8 69,2 67,6 | 71,2 71,1 67,9 |
С | |||||||
Т | |||||||
Примечание: * – степень СОАС: Л – легкая, С – средняя, Т – тяжелая.
Note: * – OSA degree: Л – minor, С – medium, Т – severe.
Данные, представленные в таблице 2, демонстрируют положительную динамику результатов, полученных в процессе динамического обследования больных до и в различное время после ЛСУПП, выполненной по поводу неосложненной РП или РП, осложненной СОАС легкой, средней или тяжелой степени (p < 0,0001), а длительный период наблюдения подтверждает стойкость полученных результатов и эффективность операции на МН.
Таким образом, как субъективная, так и объективная оценка результатов перенесенной больными РП и СОАС ЛСУПП свидетельствует о ее высокой эффективности и дает основание считать эту операцию наименее травматичным методом хирургического вмешательства на МН у больных РП даже с СОАС тяжелой степени.
ЗАКЛЮЧЕНИЕ
ЛСУПП, выполняемая с тщательным соблюдением техники оперирования и после отбора, проводимого с помощью комплексной системы дифференцированного обследования, является безопасным и эффективным методом лечения больных РП и СОАС, обеспечивающим стойкое и полноценное избавление их от ночного храпа и его осложнений.
Участие авторов:
Концепция и дизайн исследования: В.Б. Князьков
Сбор и обработка материала: В.Б. Князьков
Написание текста: В.Б. Князьков
Редактирование: Э.Н. Праздников, Н.А. Дайхес
Participation of authors:
Study concept and design – V.B. Knyazkov
Material collection and processing – V.B. Knyazkov
Text writing – V.B. Knyazkov
Editing – E.N. Prazdnikov, N.A. Daikhes
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Conflict of interest
The authors declare no conflict of interest.
Список литературы
1. Бузунов Р.В., Пальман А.Д., Мельников А.Ю. и др. Диагностика и лечение синдрома обструктивного апноэ сна у взрослых. Рекомендации Российского общества сомнологов. Эффективная фармакотерапия. Неврология. Спецвыпуск «Сон и его расстройства – 6». 2018; 35: 34–45.
2. Vgontzas A.N., Papanicolaou D.A., Bixler E.O., Lotsikas A., Zachman K., Kales A., Prolo P., Ma-Li Wong, Licinio J., Gold P.W., Hermida R.C., Mastorakos G., Chrousos G.P. Circadian Interleukin-6 Secretion and Quantity and Depth of Sleep. The Journal of Clinical Endocrinology & Metabolism. 2000; 84 (8): 2603–2607. PMID: 10443646. DOI: 10.1210/jcem.84.8.5894
3. Stavaras C., Pastaka C., Papala M. et al. Sexual function in pre- and post-menopausal women with obstructive sleep apnea syndrome. Int. J. Impot. Res. 2012; 24 (6): 228–233. DOI: 10.1038/ijir.2012.20
4. Reutrakul S., Zaidi N., Wroblewski K. et al. Interactions between pregnancy, obstructive sleep apnea, and gestational diabetes mellitus. J. Clin. Endocrinol. Metab. 2013; 98 (10): 4195–4202. PMID: 23966237. PMCID: PMC3790617. DOI: 10.1210/jc.2013-2348
5. Fairbanks D.N.F. Uvulopalatopharyngoplasty complications and avoidance strategies. Otolaryngol. Head Neck Surg. 1990; 102: 239–245. PMID: 2108411 DOI: 10.1177/0194599 89010200306
6. Блоцкий А.А. Феномен храпа и синдром обструктивного сонного апноэ / А.А. Блоцкий, М.С. Плужников. – СПб.: СпецЛит, 2002: 176 с.: ил.
7. Friedman M. Z-palatoplasty (ZPP): a technique for patients without tonsils / M. Friedman, H. Ibrahim, R. Vidyasagar, J. Pomeranz, N.J. Joseph, Otolaryngol. Head Neck Surg. 2004; 131: 89–100. PMID: 15243563. DOI: 10.1016/j.otohns.2004.02.051
8. Kamami Y.V. Outpatient treatment of sleep apnea syndrome with CO2 laser, LAUP: laser-assisted UPPP results on 46 patients / YV. Kamami. J Clin Laser Med Surg. 1994; 12 (4): 215–9. PMID: 10172096. DOI: 10.1089/clm.1994.12.215
9. Remacle M., Betsch C., Lawson G., Jamart J., Eloy P. A new technique for laser assisted uvulo (palato) plasty decisiontree analysis and results. Laryngoscope. 1999; 109: 763– 768. 1999. DOI: 10.1097/00005537-199905000-00015
10. Лопатин А.С. Храп и синдром обструктивного апноэ во сне / А.С. Лопатин, Р.В. Бузунов, А.М. Смушко, Н.Э. Дорошенко, В.А. Ерошина. Российская ринология. 1998; 4: 17–33.
11. Franklin K.A., Hokmgren P.A., Jönsson F. Snoring pregnancy-induced hypertension and growth retardation of the fetus. Chest. 2000; 117 (1): 137–141. PMID: 10631211. DOI: 10.1378/chest.117.1.137
12. Mickelson S.A. Is postoperative intensive care monitoring nesessary after uvulopalatopharyngoplasty? / S.A. Mickelson, I. Hakim. Otolaryngol. Head Neck Surg. 1998; 119: (4): 352– 356. PMID: 9781989. DOI: 10.1016/S0194-5998(98)70077-4
13. Князьков В.Б., Праздников Э.Н., Дайхес Н.А. Причины неудач хирургического лечения больных ронхопатией и синдромом обструктивного апноэ сна. Лазерная медицина. 2022; 26 (3–4): 38–46. DOI: 10.37895/2071-8004-2022- 26-3-4-38-46
14. Kamami Y.V. Laser CO2 for snoring. Preliminary results. Acta-Otorhinolaryngol. Belg. 1990; 44 (4): 451–456. PMID: 2128762.
15. Johns M.W. A new method for measuring daytime sleepiness: the Epworth sleepiness scale. Sleep. 1991; 14 (6): 540–545. PMID: 1798888. DOI: 1.0.1093/sleep/14.6.540
16. Ellis P.D.M. Laser palatoplasty for snoring due to palatal fl utter: a further report. ClinOtolaryngol, 1994; 19 (4): 350–351. PMID: 7994895. DOI: 10.1111/j.1365-2273.1994.tb01245.x
17. Krespy Y.P. Laser-assisted uvulоpalatoplasty for snoring. J. Otolaryngol., 1994; 23: 328–334. PMID: 7807636.
18. Walker R.P. Uvulopalatopharyngoplasty versus laserassisted uvulopalatoplasty for the treatment of obstructive sleep apnea / M.M. Crigg-Damberger, C. Gopalsami. Laryngoscope. 1997; 107(1): 76–82. PMID: 9001269. DOI: 10.1097/00005537-199701000-00016
19. Harmon J.D. Sleep apnea: morbidity and mortality of surgical treatment / J.D. Harmon, W. Morgan, B. Chaudhary. South Med J. 1989, 82 (2): 161–164.
20. Larsson H. Long-time follow-up after UPPP for obstructive sleep apnea syndrome / H. Larsson, B. Carlsson-Nordlander, E. Svanborg. Acta Otolaryngol. 1991; 111 (3): 582–90.
21. Verse T. Laser-assisted uvulopalatoplasty. A metanalysis. In: Fabiani M., Saponara M. (Eds). Surgery for snoring and obstructive sleep apnea syndrome / T. Verse, W. Pirsig. Amsterdam: Kugler; 2003.
22. Littner M. Practice parameters for the use of laser-assisted uvulopalatoplasty: an update for 2000 / M. Littner, C.A. Kushida, K. Hartse, W.M. Anderson, D. Davila, S.F. Johnson, M.S. Wise, M. Hirshkowitz, B.T. Woodson. Sleep. 2001; 24 (5): 603–619. PMID: 11480657. DOI: 10.1093/sleep/24.5.603
23. Князьков В.Б., Праздников Э.Н., Стаханов М.Л., Дайхес Н.А. Исторические аспекты развития лазерной палатохирургии. Обзор литературы. Лазерная медицина. 2022; 26 (2): 37–42. DOI: 10.37895/2071-8004-2022-26-2-37-42
24. Князьков В.Б., Князьков И.В., Праздников Э.Н., Стаханов М.Л. Способ хирургического лечения больных с ронхопатией и синдромом обструктивного апноэ сна. Патент № 2760295 Рос. Федерация; МПК А61В 17/00 (2006.01), А61N 5/067 (2006.01); заявитель и патентообладатель Князьков В.Б. № 2021109961; заявл. 12.04.2021; опубл. 23.11.2021; (33).
25. Князьков В.Б., Праздников Э.Н., Стаханов М.Л., Дайхес Н.А. Лазерная скульптурная увулопалатопластика – новый подход к хирургическому лечению больных ронхопатией и синдромом обструктивного апноэ во сне. Оперативная хирургия и клиническая анатомия. 2023; 7 (1): 5–12. DOI: 10.17116/operhirurg202370115
26. Князьков В.Б., Праздников Э.Н., Дайхес Н.А. Отбор больных ронхопатией с синдромом обструктивного апноэ во сне к лазерной скульптурной увулопалатопластике / В.Б. Князьков, Э.Н. Праздников, Н.А. Дайхес // Оперативная хирургия и клиническая анатомия. 2023; 7 (2): 19–25. DOI: 10.17116/operhirurg2023702119
27. Fujita S. Surgical correction of anatomical abnormalities of obstructive sleep apnea syndrome: uvulopalatopharyngo plasty / S. Fujita, W. Conway, F. Zorick, T. Rot. Otolaryngol Head Neck Surg. 1981; 89: 923–934.
28. Friedman M. Clinical stading for sleep-disordered breathing / M. Friedman, H. Ibrahim, L. Bass. Otolaryngol. Head Neck Surg. 2002; 127 (1): 13–21.
29. Li H.Y. Changes in quality of life and respiratory disturbance after extended uvulopalatal fl ap Surgery in patients with obstructive sleep apnea / H.Y. Li, N.H. Chen, Y.H. Shu, P.C. Wang. Arch. Otolaryngol. Head Neck Surg. 2004; 130 (2): 195–200.
30. Cahali M.B. Lateral pharyngoplasty: a new treatment for obstructive sleep apneahypopnea syndrome / M.B. Cahali. Laryngoscope. 2003; 113: 1961–1968.
31. Pang K. Expansion sphincter pharyngoplasty: a new technique for the treatment of obstructive sleep apnea / K.P. Pang, B. Woodson . Otolaryngol. Head Neck Surg. 2007; 137: 110–114.
Об авторах
В. Б. КнязьковРоссия
Князьков Владимир Борисович – врач, кандидат медицинских наук
Москва
Э. Н. Праздников
Россия
Праздников Эрик Нариманович – доктор медицинских наук, профессор, заведующий кафедрой оперативной хирургии и топографической анатомии
Москва
Н. А. Дайхес
Россия
Дайхес Николай Аркадьевич – доктор медицинских наук, профессор, членкорреспондент РАН, директор
Москва
Рецензия
Для цитирования:
Князьков В.Б., Праздников Э.Н., Дайхес Н.А. Обоснование целесообразности выполнения лазерной скульптурной увулопалатопластики больным ронхопатией и синдромом обструктивного апноэ сна. Лазерная медицина. 2023;27(4):26-34. https://doi.org/10.37895/2071-8004-2023-27-4-26-34
For citation:
Knyazkov V.B., Prazdnikov E.N., Daikhes N.A. Reasonability in performing laser sculptural uvulopalatoplasty in patients with ronchopathy and obstructive sleep apnea syndrome. Laser Medicine. 2023;27(4):26-34. (In Russ.) https://doi.org/10.37895/2071-8004-2023-27-4-26-34
JATS XML


























