Перейти к:
Совершенствование операции ТрансФРК на установке Микроскан Визум 1100 Гц при коррекции миопии
https://doi.org/10.37895/2071-8004-2022-26-3-4-56-67
Аннотация
Операция трансэпителиальная фоторефракционная кератэктомия (ТрансФРК) на эксимерлазерной установке «Микроскан Визум» (1100 Гц) проводится одним этапом, не требует изменения последовательности этапов удаления эпителия и абляции стромальной части роговицы. Инновации производителей российского эксимерного лазера позволяют существенно уменьшать перегрев ткани роговицы при проведении ТрансФРК. Новый подход к выполнению ТрансФРК заключается в одновременном использовании программы Платоскан, возрастной номограммы и данных исходной толщины эпителия.
Цель: проанализировать функциональные результаты и изменение толщины эпителия роговицы операций ТрансФРК в сроки от 1 месяца до 1 года у пациентов с миопией.
Материалы и методы. В исследование включены данные 66 глаз 33 пациентов. Средний возраст – 25,6 ± 6,8 года (от 17 до 40 лет), 18 мужчин и 15 женщин. Средний сферический компонент составил –2,57 ± 1,54 диоптрии (от –0,75 до –5,75). Средний цилиндрический компонент до операции был –0,79 ± 0,71 диоптрии (от 0,00 до –3,5), 45 глаз с миопией слабой степени, 21 глаз с миопией средней степени. Исследование толщины эпителия выполнялось на приборе RTVue-xR Avanti (Optovue, США). Расчет операции проводился по программе Платоскан, с учетом возрастной номограммы (ООО «Оптосистемы», Россия). Оценка функциональных результатов проводилась согласно общепринятым стандартам в рефракционной хирургии.
Результаты. ТрансФРК показала высокую эффективность, безопасность, предсказуемость и точность у пациентов при коррекции миопии. Анализ данных оптической когерентной томографии переднего отрезка с использованием эпителиальных карт показал, что в сроки до 1 месяца после операции ТрансФРК не происходит полного восстановления толщины эпителия как в центре, так и на периферии роговицы в 7-мм зоне. Толщина эпителия в центре к 1 месяцу после проведения ТрансФРК восстановилась на 86,64 %, в 7-мм зоне – на 87,99 %. Полное восстановление толщины эпителия в центре и на периферии произошло к 6-му месяцу. Прирост толщины эпителия роговицы в зоне проведенной операции на 7,9 % произошел к 12-му месяцу после операции ТрансФРК как в центре, так и на периферии. Соотношение исходной толщины эпителия в центре и на периферии к общей толщине роговицы до и после операции составило 10–12 % за весь период исследования.
Для цитирования:
Чупров А.Д., Погодина Е.Г., Плигина О.В., Фомин А.В., Мовшев В.Г., Трубников В.А. Совершенствование операции ТрансФРК на установке Микроскан Визум 1100 Гц при коррекции миопии. Лазерная медицина. 2022;26(3-4):56-67. https://doi.org/10.37895/2071-8004-2022-26-3-4-56-67
For citation:
Chuprov А.D., Pogodina E.G., Pligina O.V., Fomin A.V., Movshev V.G., Trubnikov V.A. Improving TransPRK surgery with Microscan Visum 1100 Hz device for myopia correction. Laser Medicine. 2022;26(3-4):56-67. (In Russ.) https://doi.org/10.37895/2071-8004-2022-26-3-4-56-67
Операция трансэпителиальная фоторефракционная кератэктомия (ТрансФРК) на эксимерлазерной установке отечественного производства впервые была выполнена 27 мая 1988 г. на базе головной организации МНТК «Микрохирургия глаза» г. Москвы. Пионером для выполнения ТрансФРК стала модель эксимерлазерной установки «Профиль-2000» [1][2]. Установка полностью – от математической модели, конструкторской документации и программного обеспечения – была разработана российскими специалистами лаборатории Центра лазерных и оптических исследований МНТК «Микрохирургии глаза» [1][3]. На всей линейке российских лазеров сохранялся трансэпителиальный подход к проведению операций ФРК [1][4–6]. Операции ТрансФРК выполнялись двухэтапно, набором из двух операций. Первый этап фоторефракционной кератэктомии с удалением эпителиального слоя проходил с обязательным визуальным контролем со стороны офтальмохирурга. Абляция собственно рефракционной части происходила с остановкой для переключения в программном обеспечении на второй этап операции. На модели «Микроскан Визум» с частотой следования импульсов 1100 Гц операция ТрансФРК проводится в один этап. Отечественная технология ТрансФРК не требует изменения последовательности этапов удаления эпителия и абляции стромальной части роговицы. Инновации производителей российского эксимерного лазера в виде оптической схемы и конструкционных особенностей, а именно: супер-гауссова профиля луча, гексагональной сетки сканирования и оригинального алгоритма сканирования – «микролинзирование», позволили существенно уменьшить перегрев ткани роговицы независимо от длительности проводимой операции, обеспечили максимально гладкую послеоперационную поверхность. Интраоперационное изменение температуры было экспериментально подтверждено in vivo с использованием двойного тепловизионного контроля с применением Termographic system Varioscan 3021 (Jenoptic AG) и системы Raytek Ti30. Обновленное программное обеспечение в виде программы «полная математическая модель оптического тракта глаза и операционного процесса» и современная система слежения российского эксимерного лазера позволили реализовать операционный процесс с учетом всех непроизвольных движений глаза [1][7].
На рисунке 1 изображены послеоперационные поверхности ПММА-пластинок, которые были получены после абляции лазерными пучками с обычным и плоским гауссовым профилем. При использовании в процессе абляции лазерного луча с обычным гауссовым профилем визуально видна зона теплового воздействия шириной 1,4 мм, при использовании уплощенного профиля лазерного луча зона нагрева уменьшается до 15 мкм, что доказывает значительное уменьшение перегрева ткани.
Новый подход к выполнению персонализированной одноэтапной ТрансФРК на эксимерлазерной установке «Микроскан Визум» заключается в одновременном использовании программы Платоскан, возрастной номограммы и данных исходной толщины эпителия.
Одноэтапная операция ТрансФРК на установке «Микроскан Визум» (1100 Гц) остается востребованной и является операцией выбора при миопии и миопическом астигматизме различной степени; рекомендована при миопической рефракции, сочетающейся с поверхностными помутнениями, тонких роговицах, патологии базальной мембраны, нерегулярной кератотопографии, остаточных аномалиях рефракции после ранее проведенных операций ЛАЗИК, ФЕМТОЛАЗИК, СМАЙЛ. ТрансФРК предпочтительна для представителей профессий, имеющих риск травматизации (военные профессии, профессиональный и любительский спорт, в том числе его экстремальные виды); подходит пациентам с особенностями строения орбит. Ввиду своей бесконтактной технологии ТрансФРК выполняется пациентам с низким порогом тревожности; экономически выгодна. Одноэтапность проведения операции ТрансФРК обеспечивает быстрое заживление и раннюю зрительную адаптацию.
По данным литературы, дооперационная величина эпителия в центре после ФРК достигает исходных значений к 1 месяцу после проведения операции и увеличивается к году после операции на 21 %. Некоторые научные исследования утверждают, что гиперплазия эпителия после ФРК приводит к регрессу достигнутых результатов коррекции [8].
В настоящее время в литературе нет данных по изменениям зрительных функций, толщины эпителия и роговицы в процессе ремоделирования в различные сроки после одноэтапной ТрансФРК на установке «Микроскан Визум» 1100 Гц у пациентов с миопией.
Задача исследования: анализ функциональных результатов и изменения толщины эпителия роговицы после проведенных операций одноэтапной ТрансФРК на эксимерлазерной установке «Микроскан Визум», персонализированных по программе Платоскан с применением возрастной номограммы и учетом исходной толщины эпителия в сроки от 1 месяца до 1 года у пациентов с миопией.
МАТЕРИАЛЫ И МЕТОДЫ
Операции ТрансФРК были выполнены в Оренбургском филиале МНТК «Микрохирургия глаза» на эксимерлазерной установке «Микроскан Визум» 1100 Гц (OOO «Оптосистемы», Poccия) в период с августа 2021 г. по август 2022 г. В исследование были включены 66 глаз 33 пациентов. На рисунке 2 изображена гистограмма распределения пациентов по возрасту.
Средний возраст пациентов составил 25,6 ± 6,8 года (от 17 до 40 лет). Среди них было 18 мужчин и 15 женщин. Средний сферический компонент до операции в группе исследования составил –2,57 ± 1,54 диоптрии (от –0,75 до –5,75). Средний цилиндрический компонент до операции был –0,79 ± 0,71 диоптрии (от 0,00 до –3,5).
Распределение по степени миопии представлено на гистограмме, изображенной на рисунке 3.
В исследование вошли 45 глаз с миопией слабой степени и 21 глаз с миопией средней степени.
Дооперационные данные сферического и цилиндрического компонентов, толщины эпителия и роговицы в центре и на периферии представлены в таблице 1.
Все операции были выполнены одним хирургом. При дооперационном обследовании пациентам выполнялся стандартный пакет рефракционного обследования. Дополнительно проводилось исследование на приборах Corvis, Pentacam (Oculus, Германия) с анализом биомеханических свойств роговицы для исключения рисков эктазии.
Для индивидуализированного подхода к внесению толщины эпителия при планировании операций проводилась предоперационная оптическая когерентная томография (ОКТ) переднего отрезка с анализом эпителиальной карты. Исследование выполнялась на приборе RTVue-xR Avanti (Optovue, США), версия ПО 218.1.1.63. Пахиметрическая карта и карта эпителия с диаметром зоны сканирования 9 мм (Pahimetry Wide) составлялись на основе интерполяции данных линейных радиальных сканов – 16 радиусов через 22,5° (1020 А-сканов с двукратным повторением на линию). Для получения воспроизводимых результатов сканирование выполнялось с обязательным центрированием по обратному рефлексу от роговицы пациента. Программное обеспечение томографа позволяло автоматически определять в зоне диаметром 7 мм точку максимальной и минимальной толщины эпителия, значение максимального перепада толщины эпителия, среднее значение толщины эпителия Superior и Inferior, а так же среднее значение толщины эпителия в центральной зоне диаметром 2 мм и в 16 сегментах, ограниченных кольцами 2, 5 и 7 мм.
Для персонализированного расчета операции использовалась программа Платоскан с учетом общего волнового фронта, на основе аберрометра KR-1W (Topcon, Япония). При планировании операции номограмма, разработанная производителем эксимерлазерной установки, позволяла учитывать возраст пациентов. Послеоперационное обследование пациентов проводилось на первые и вторые сутки, через 1, 3, 6 месяцев и 1 год после операции.
Статистический анализ был выполнен с использованием прикладной компьютерной программы Statistica 13,0 (StatSoft Inc., CША). Количественные переменные описывались при предварительной их оценке на соответствие закону Гаусса – Лапласа (закон нормального распределения вероятностей) с использованием критериев нормальности (теста Шапиро – Уилка). Так как все переменные соответствовали закону нормального распределения, данные представлялись в виде M ± σ. Оценка достоверности различий между сравниваемыми группами проводилась с помощью t-критерия Стьюдента. Достоверность различий считалась установленной при уровне статистической значимости менее 0,05.
Оценка функциональных результатов проводилась согласно общепринятым стандартам в рефракционной хирургии. Оценивалась эффективность, безопасность, предсказуемость и точность в сроки 1, 3, 6 и 12 месяцев после операции ТрансФРК.
РЕЗУЛЬТАТЫ
Осложнений во время операций не было.
Среди отдаленных послеоперационных осложнений отмечено 2 случая (1,3 %) субэпителиальной фиброплазии II–III степени (2 глаза одного пациента) в срок 4,5 месяца. Со слов пациента с первого дня после операции он не выполнял никаких рекомендаций, не использовал назначенную схему лечения. Было проведено лечение с использованием стероидной терапии, магнитотерапии, гирудотерапии. Некорригированная острота зрения (НКОЗ) повысилась с 0,3–0,4 до 0,7.
У одного пациента была проведена докоррекция 1 глаза (0,6 %) через 8 месяцев после операции. НКОЗ повысилась с 0,7 до 1,0.
Таблица 2 демонстрирует динамику средних, минимальных и максимальных функциональных послеоперационных показателей в различные сроки после проведения одномоментной ТрансФРК.
На рисунке 4 представлены гистограммы кумулятивной послеоперационной НКОЗ, дополненной дооперационной максимально корригированной остротой зрения (МКОЗ) через 1, 3, 6 и 12 месяцев после операции ТрансФРК.
На рисунке 4 показано, что к 1 месяцу после операции ТрансФРК в 98 % случаев послеоперационная НКОЗ составляла 0,8, в 96 % случаев – 1,0. Острота зрения 1,2 была в 7 % случаев; к 3-му месяцу после проведенной ТрансФРК НКОЗ в 95 % случаев составляет 0,8, в 90 % случаев – 1,0, в 15 % случаев острота зрения достигла 1,2; к 6 месяцам НКОЗ в 100 % случаев составила 1,0, в 71 % – 1,2, в 14 % – 1,5; к 1 году после операции ТрансФРК НКОЗ, согласно гистограмме, в 94 % была 0,8, в 94 % – 1,0, в 39 % случаев – 1,2 и в 22 % прооперированных случаев – 1,5.
Анализ предсказуемости и точности, показанный на рисунках 5 и 6, позволил сделать заключение, что одномоментная ТрансФРК существенно уменьшает средний сферический компонент рефракции от –2,57 ± 1,54 до 0,41 ± 0,53 диоптрии через 1 месяц после операции, –0,30 ± 0,51 диоптрии – к 3-му месяцу после операции, 0,12 ± 0,29 диоптрии – через 6 месяцев после операции и –0,01 ± 0,44 – к 12-му месяцу после проведенного лечения. Цилиндрический компонент изменяется от –0,79 ± 0,71 до –0,49 ± 0,39 к месяцу после операции, и его средние значения остаются стабильным к 3, 6 и 12 месяцам, что дополнительно продемонстрировано в таблице 2.
Послеоперационный сфероэквивалент рефракции к 1 месяцу после операции был в пределах ± 0,5 диоптрии в 59,0 % от предполагаемой коррекции, в 50 % случаев – через 3 месяца после операции, в 93 % прооперированных глаз – к 6 месяцам после операции и в 72 % наблюдений – через 12 месяцев после операции, что позволило сделать вывод о высоких показателях точности проведенных операций.
Оценка показателя безопасности, графически изображенная на рисунке 7, выявила, что ни в одном случае в сроки 1, 3, 6 и 12 месяцев после операции не наблюдалось потери НКОЗ более чем на одну строку. На рисунке 6 (а) к 1 месяцу после операции у 82,8 % прооперированных пациентов наблюдалось сохранение НКОЗ. В 10,3 % случаев выявлено улучшение НКОЗ по крайней мере на одну строку. У 6,9 % отмечено снижение зрения на одну строку. На рисунке 6 (б) к 3 месяцам после операции у 80 % прооперированных пациентов наблюдалось сохранение НКОЗ. В 15 % случаев выявлено улучшение НКОЗ по крайней мере на одну строку. У 5,0 % отмечено снижение зрения на одну строку. На рисунке 6 (в) к 6 месяцам после операции у 35,7 % прооперированных пациентов наблюдалось сохранение НКОЗ. Улучшение НКОЗ на одну строку выявлено в 42,9 % случаев. В 14,3 % зафиксировано повышение остроты зрения на две и более строки. У 7,1 % прооперированных пациентов отмечено снижение зрения на одну строку. На рисунке 6 (г) к 12 месяцам после операции у 61,1 % прооперированных пациентов наблюдалось сохранение НКОЗ. Улучшение НКОЗ на одну строку выявлено в 16,7 % случаев. В 22,2 % зафиксировано повышение остроты зрения на две и более строки.
Анализ изменения толщины эпителия роговицы прооперированных пациентов продемонстрирован в таблице 3.
Данные ОКТ переднего отрезка с использованием эпителиальных карт, изображенные в таблице 3, показали, что в сроки до 1 месяца после операции ТрансФРК не происходит полного восстановления толщины эпителия как в центре, так и на периферии роговицы в 7-мм зоне. Среднее значение дооперационной толщины эпителия в центре в группе исследования было 53,18 ± 3,04 мкм, через 1 месяц после операции среднее значение толщины эпителия в центре в группе исследования составило 46,08 ± 2,96 мкм. Таким образом, толщина эпителия в центре к 1 месяцу после проведения ТрансФРК восстановилась на 86,64 % от исходной ее величины. Среднее значение дооперационной толщины эпителия на периферии в 7-мм зоне в группе исследования было 54,54 ± 3,90 мкм, через 1 месяц после операции среднее значение толщины эпителия на периферии в группе исследования составило 47,99 ± 4,88 мкм. Таким образом, толщина эпителия на периферии к 1 месяцу после проведения ТрансФРК восстановилась на 87,99 % от исходной ее величины. Толщина эпителия в центре полностью восстановилась к 6 месяцам после проведенной операции, и ее среднее значение составило 53,16 ± 5,09 мкм. Толщина эпителия на периферии также восстановилась к 6 месяцам со средним значением 56,65 ± 1,61 мкм. Прирост толщины эпителия роговицы в зоне проведенной операции произошел к 12 месяцам после операции ТрансФРК. В центре это значение увеличилось в среднем по группе с 53,18 ± 3,04 до 57,43 ± 2,44 мкм, на периферии в 7-мм зоне – с 54,54 ± 3,90 до 58,88 ± 2,69 мкм. Таким образом, к 12 месяцам после операции прирост эпителия как в центре, так и на периферии в 7-мм зоне, увеличился на 7,9 %.
На рисунке 8 изображен этап реэпителизации после проведения операции ТрансФРК, который демонстрирует восстановление толщины эпителия в центре и на периферии роговицы к 6 месяцам после проведения операции как в группе слабой, так и средней миопии. Также видно, что к 12 месяцам после операции происходит увеличение исходной дооперационной толщины роговицы как в центре, так и на ее периферии, в обеих группах миопии.
Из научных источников известно, что соотношение толщины эпителия и общей толщины роговицы составляет примерно 10 %. На рисунке 9 продемонстрировано, что дооперационное и послеоперационное соотношение исходной толщины эпителия в центре к общей толщине роговицы в центре сохраняется в диапазоне 10–12 % на всем периоде исследования. Соотношение толщины эпителия на периферии к общей толщине роговице на периферии до и после операции ТрансФРК также сохраняется от 9 до 10 %.
На снимках ОКТ с анализом эпителиальных карт (рис. 10) показан пример периферического утолщения эпителия, который мы назвали «эпителиальным валиком». В группе исследования такие клинические наблюдения были обнаружены как в группе слабой, так и средней степени миопии примерно у трети пациентов. При проведении статистической обработки материала анализ средних величин толщины эпителия на периферии в 7-мм зоне не подтвердил нашу клиническую находку. Возможно, необходимы дальнейшие клинические наблюдения и большая выборка пациентов.
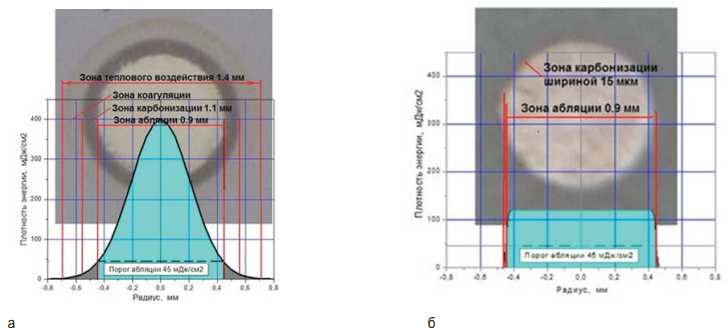
Рис. 1. Поверхность ПММА-пластинки после абляции: а – при обычном гауссовом профиле в лазерном пятне; б – при уплощенном гауссовом профиле в лазерном пятне
Fig. 1. PMMA plate surface after ablation: a – usual Gaussian profile in a laser spot; б – flattened Gaussian profile in a laser spot
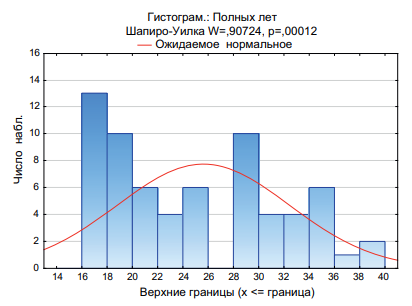
Рис. 2. Гистограмма распределения пациентов по возрасту
Fig. 2. Histogram of patients’ distribution by age
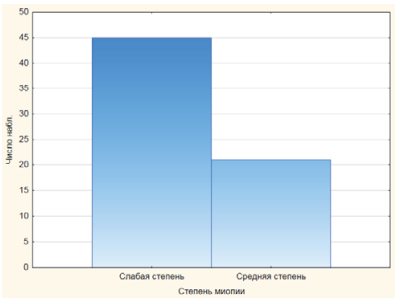
Рис. 3. Гистограмма распределения пациентов по степени миопии
Fig. 3. Histogram of patients’ distribution by myopia degree
Таблица 1
Средние, минимальные и максимальные значения дооперационных данных
Table 1
Average, minimum and maximum values of preoperative data
Параметр Parameter | Значение Value |
Сферический компонент, диоптрии Spherical component, diopter | 2,57 ± 1,54 (–0,75÷–5,75) |
Цилиндрический компонент, диоптрии Cylindrical component, diopter | –0,79 ± 0,71 (0,00÷–3,5) |
Толщина роговицы в центре, мкм Cornea thickness in the center, micron | 518 ± 29,85 (461–571) |
Толщина роговицы на периферии в 7 мм, мкм Cornea thickness at the periphery in 7 mm, micron | 578 ± 35,74 (511,38–629,13) |
Толщина эпителия в центре, мкм Epithelium thickness in the center, micron | 53,18 ± 3,04 (47–60) |
Толщина эпителия на периферии в 7 мм, мкм Epithelium thickness at the periphery in 7 mm, microns | 54,54 ± 3,90 (47,88–65,00) |
Острота зрения без коррекции Visual acuity without correction | 0,16 ± 0,14 (0,04–0,5) |
Острота зрения с максимальной коррекцией Visual acuity with maximum correction | 1,00 ± 0,08 (0,8–1,2) |
Таблица 2
Средние, минимальные и максимальные данные послеоперационных функциональных показателей в сроки 1, 3, 6 и 12 месяцев после операции
Table 2
Average, minimum and maximum data of postoperative functional indicators in 1, 3, 6 and 12 months after surgery
Параметр Parameter | Срок после операции Time after surgery | |||
1 месяц 1 month | 3 месяца 3 months | 6 месяцев 6 months | 12 месяцев 12 months | |
Сферический компонент, диоптрии Spherical component, diopter | 0,41 ± 0,53 (–1,5–1,0) | –0,30 ± 0,51 (–1,25–0,75) | 0,12 ± 0,29 (–0,5–0,5) | –0,01 ± 0,44 (–0,75–0,75) |
Цилиндрический компонент, диоптрии Cylindrical component, diopter | –0,49 ± 0,39 (–1,75–0,00) | –0,48 ± 0,40 (–1,50–0,00) | –0,3 ± 0,3 (–1,0–0,25) | –0,53 ± 0,20 (–075–0,25) |
НКОЗ NCVA | 0,99 ± 0,10 (0,7–1,2) | 0,99 ± 0,11 (0,70–0,99) | 1,17 ± 0,17 (0,9–1,5) | 1,15 ± 0,22 (0,9–1,5) |
МКОЗ BCVA | 1,03 ± 0,08 (0,9–1,2) | 1,0 ± 0,00 (1,0–1,0) | 1,17 ± 0,17 (0,9–1,5) | 1,15 ± 0,22 (0,9–1,5) |
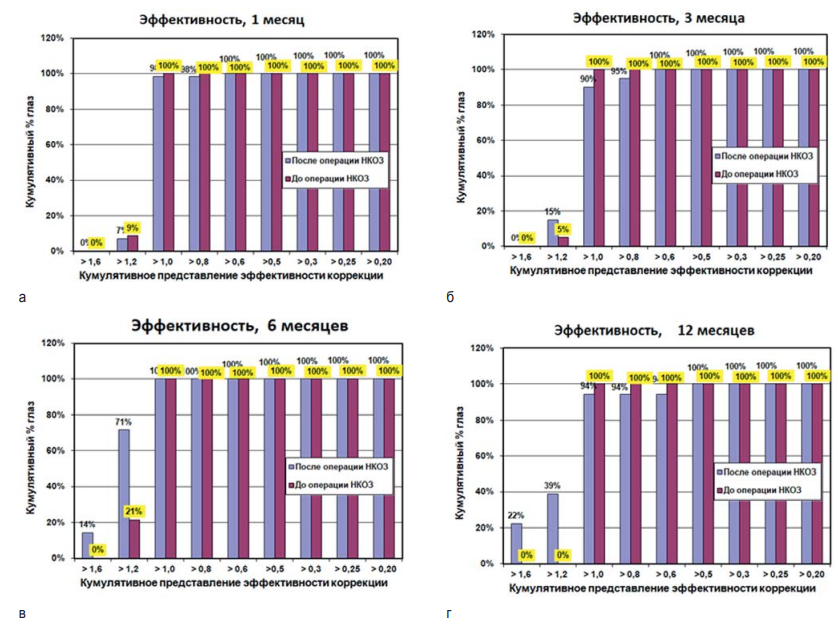
Рис. 4. Гистограммы кумулятивной послеоперационной НКОЗ, дополненной дооперационной МКОЗ после операции ТрансФРК через 1 месяц (а), 3 месяца (б), 6 месяцев (в) и 12 месяцев (г)
Fig. 4. Histograms of cumulative postoperative NCVA supplemented with preoperative BCVA after TransPRK: 1 month (a), 3 months (б), 6 months (в) and 12 months (г)
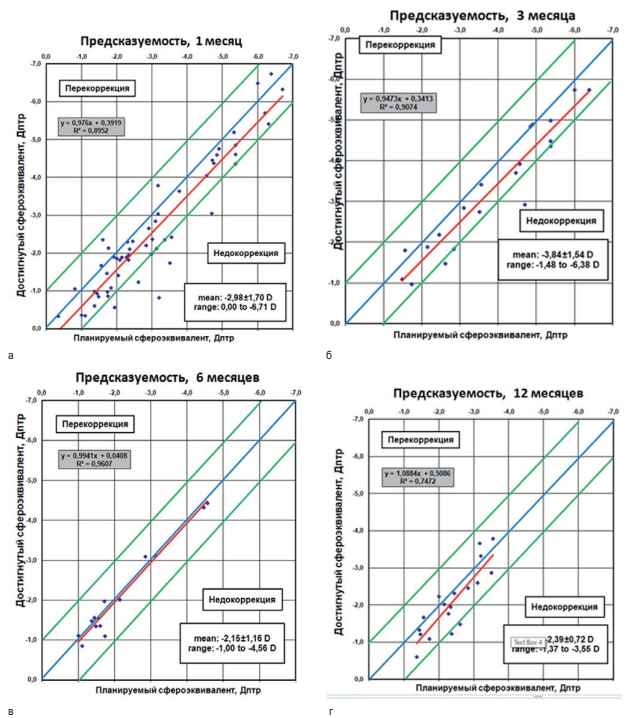
Рис. 5. Точечная диаграмма предсказуемости планируемого сфероэквивалента рефракции: а – 1 месяц, б – 3 месяца, в – 6 месяцев, г – 12 месяцев
Fig. 5. Scatter diagram of predictability of planned spherical equivalent of refraction: а – 1 month, б – 3 months, в – 6 months, г – 12 months
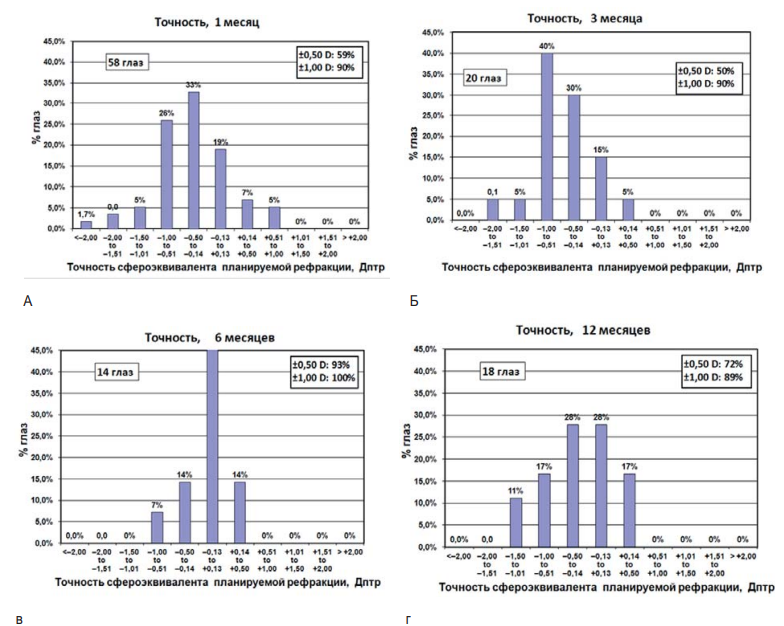
Рис. 6. Гистограмма точности сфероэквивалента планируемой рефракции: а – 1 месяц, б – 3 месяца, в – 6 месяцев, г – 12 месяцев
Fig. 6. Histogram of the accuracy of spherical equivalent to planned refraction: а – 1 month, б – 3 months, в – 6 months, г – 12 months
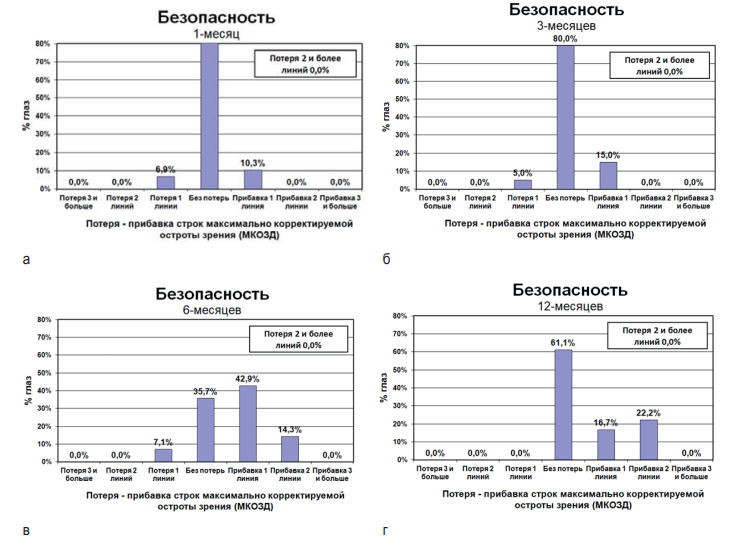
Рис. 7. Гистограмма показателя безопасности после операции в сроки: а – 1 месяц, б – 3 месяца, в – 6 месяцев, г – 12 месяцев
Fig. 7. Histogram of the safety index after surgery: а – 1 month, б – 3 months, в – 6 months, г – 12 months
Таблица 3
Средние, минимальные и максимальные данные динамики толщины эпителия и роговицы
в сроки 1, 3, 6 и 12 месяцев после операции
Table 3
Average, minimum and maximum findings of the dynamics of epithelium and cornea thickness
in 1, 3, 6 and 12 months after surgery
Параметр Parameter | Срок после операции Time after surgery | |||
1 месяц 1 month | 3 месяца 3 months | 6 месяцев 6 months | 12 месяцев 12 months | |
Толщина роговицы в центре (2 мм) Cornea thickness in the center (2 mm) | 458 ± 33 (421–508) | 437,08 ± 57,5 (369,00–513,00) | 485,16 ± 35,1 (432,00–534,00) | 480,50 ± 25,11 (432,00–518,00) |
Толщина роговицы на периферии (7 мм) Cornea thickness in periphery (7 mm) | 537 ± 32,41 (504,25–593,13) | 531,15 ±49,2 | 577,24 ± 32,1 (523,13–611,63) | 578,01 ± 21,4 |
Толщина эпителия в центре (2 мм) Epithelium thickness in the center (2 mm) | 46,08 ± 2,96 (42,00–51,00) | 49,60 ± 4,76 (44,00–59,00) | 53,16 ± 5,09 (46,00–61,00) | 57,43 ± 2,44 (52,00–61,00) |
Толщина эпителия на периферии (7 мм) Epithelium thickness in periphery (7 mm) | 47,99 ± 4,88 (40,63–53,75) | 52,32 ± 5,99 (45,88–63,00) | 56,65 ± 1,61 (54,38–59,00) | 58,88 ± 2,69 (52,13–61,50) |
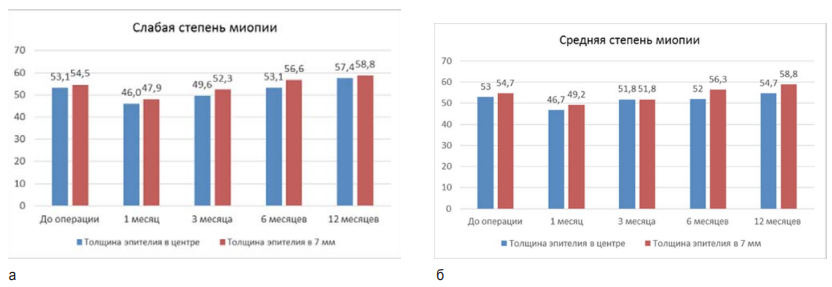
Рис. 8. Диаграмма изменений исходной толщины эпителия в центре и на периферии в 7-мм зоне после операции ТрансФРК в сроки 1, 3, 6 и 12 месяцев в группе со слабой (а) и средней миопией (б)
Fig. 8. Diagram of changes in initial epithelium thickness in the center and in periphery (7-mm zone) after TransPRK in 1, 3, 6 and 12 months in groups with mild (a) and moderate myopia (б)
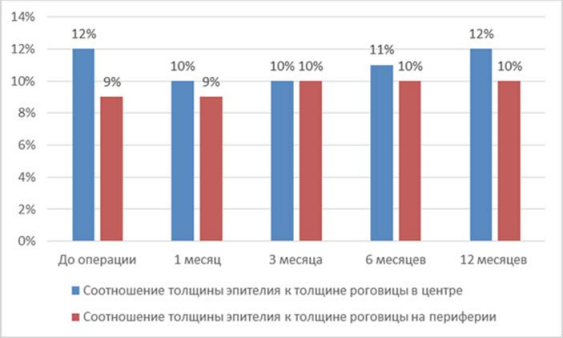
Рис. 9. Диаграмма изменения соотношения (%) центральной и периферической толщины эпителия к общей толщине роговицы в центре и на периферии в сроки 1, 3, 6 и 12 месяцев в группе исследования
Fig. 9. Diagram of changes in the ratio (%) of the central and peripheral thickness of the epithelium to the total cornea thickness in the center and in periphery in 1, 3, 6 and 12 months in the study group
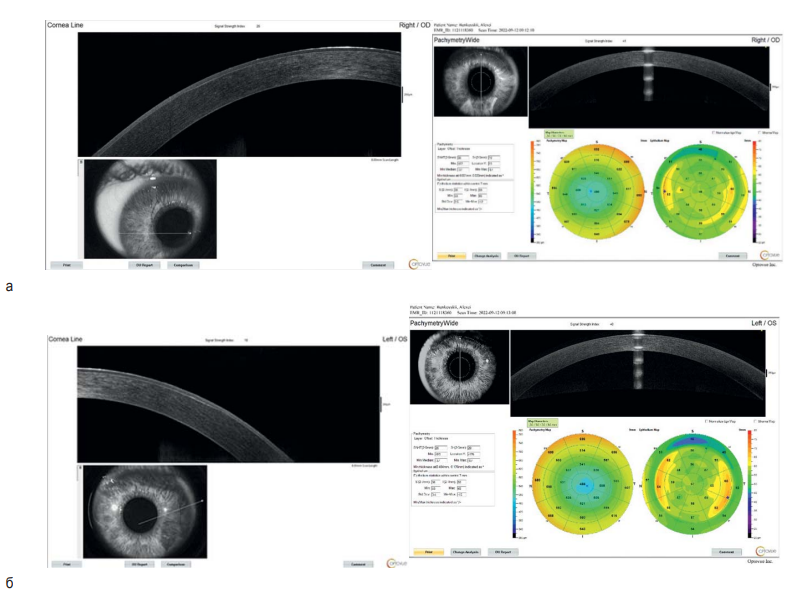
Рис. 10. Снимки ОКТ с анализом эпителиальных карт пациента Б., с участками утолщения эпителия в периферической зоне через 10 месяцев после проведения ТрансФРК обоих глаз: а – правый глаз, б – левый глаз
Fig. 10. OCT images with the analysis of epithelial maps of patient B.; areas of thickened epithelium in the peripheral zone 10 months after TransPRK in both eyes: a – right eye, б – left eye
ЗАКЛЮЧЕНИЕ
Одномоментная ТрансФРК, персонализированная по программе Платоскан с учетом общего волнового фронта, по возрастной номограмме и исходной величине эпителия, показала высокую эффективность, безопасность, предсказуемость и точность у пациентов при коррекции миопии средней и слабой степени.
Оптическая когерентная томография роговицы позволила дополнительно усовершенствовать этап удаления эпителия, обеспечила объективный контроль за ремоделированием роговицы в послеоперационном периоде. Анализ данных ОКТ роговицы показал, что у пациентов с миопией слабой и средней степени восстановление толщины эпителия происходит к 6 месяцам, а прирост исходной величины эпителия – к 12 месяцам после операции ТрансФРК. Послеоперационное соотношение толщины эпителия к общей толщине роговицы не изменяется через 1 год после проведения операции ТрансФРК.
Список литературы
1. Дога А.В., Вартапетов С.К., Мушкова И.В. и др. Лазерная кераторефракционная хирургия. Российские технологии. М.: Издательство «Офтальмология», 2018.
2. Качалина Г.Ф. Хирургическая технология трансэпителиальной фоторефрактивной кератэктомии при миопии на эксимерлазерной установке «Профиль-500»: автореф. дис. … канд. мед. наук. М.; 2000.
3. Semchishen V. Laser rays control method in profiling operation for eye surgery, DE 19623749 A1 (publised 14.06.1997, application priority 14.06.1996).
4. Канюкова Ю.В. Анализ результатов 1000 операции ЛАСИК на установке «Микроскан-2000» по материалам Оренбургского филиала ФГУ МНТК «Микрохирургия глаза». IX съезд офтальмологов России: тезисы докладов. М.; 2010: 87.
5. Дога А.В. Эксимерлазерная рефракционная микрохирургия роговицы на базе сканирующей установки «Микроскан»: дис. … д-ра мед. наук. M.; 2004.
6. Plaza-Puche A.B., El Aswad A., Arba-Mosquera S., et al. Optical profile following high hyperopia correction with a 500Hz excimer laser system. J Refract Surg. 2016; 32 (1): 6–13. DOI: 10.3928/1081597X-20151207-06
7. Atezhev V.V., Barchunov B.V., Vartapetov S.K., et al. Laser technologies in ophthalmic surgery. Laser Physics. 2016; 26 (8): 084010. DOI: 10.1088/1054-660X/26/8/084010
8. Tomás-Juan J., Murueta-Goyena Larrañaga A., Hanneken L. Corneal regeneration after photorefractive keratectomy: A review. J Optom. 2015; 8 (3): 149–169. DOI: 10.1016/j. optom.2014.09.001
Об авторах
А. Д. ЧупровРоссия
Чупров Александр Дмитриевич – доктор медицинских наук, профессор, директор
Оренбург
Е. Г. Погодина
Россия
Погодина Елена Геннадьевна – кандидат медицинских наук, врач-офтальмолог отделения лазерной хирургии
Оренбург
О. В. Плигина
Россия
Плигина Ольга Валерьевна – врач-офтальмолог отделения диагностики
Оренбург
А. В. Фомин
Россия
Фомин Алексей Валентинович – директор по клиническим испытаниям
В. Г. Мовшев
Россия
Мовшев Виктор Григорьевич – кандидат физико-математических наук, заведующий сектором медицинских лазеров в тематическом конструкторском отделе № 7
В. А. Трубников
Россия
Трубников Вячеслав Александрович – кандидат медицинских наук, заместитель директора по инновационному развитию медицинских технологий
Оренбург
Рецензия
Для цитирования:
Чупров А.Д., Погодина Е.Г., Плигина О.В., Фомин А.В., Мовшев В.Г., Трубников В.А. Совершенствование операции ТрансФРК на установке Микроскан Визум 1100 Гц при коррекции миопии. Лазерная медицина. 2022;26(3-4):56-67. https://doi.org/10.37895/2071-8004-2022-26-3-4-56-67
For citation:
Chuprov А.D., Pogodina E.G., Pligina O.V., Fomin A.V., Movshev V.G., Trubnikov V.A. Improving TransPRK surgery with Microscan Visum 1100 Hz device for myopia correction. Laser Medicine. 2022;26(3-4):56-67. (In Russ.) https://doi.org/10.37895/2071-8004-2022-26-3-4-56-67
JATS XML


























