Перейти к:
Сравнение применения диодного лазера и склерозирования 3 % пенной формой этоксисклерола при лечении венозных мальформаций челюстно-лицевой области
https://doi.org/10.37895/2071-8004-2024-28-1-17-24
Аннотация
Цель: сравнение результатов лечения венозных мальформаций (ВМ) челюстно-лицевой области при склерозировании 3 % пенной формой этоксисклерола и при использовании диодного лазера.
Материалы и методы. В исследование включено 40 пациентов с венозными мальформациями челюстно-лицевой области. Пациенты были разделены на две равнозначные группы по 20 человек: в 1-й группе пациенты пролечены при помощи излучения диодного лазера; во 2-й группе – лечение проводили методом склерозирования ВМ 3 % пенной формой этоксисклерола. При лечении 1-й группы пациентов использовали диодный лазер «Лахта-Милон» (РФ) с оптическим фибером (световод) с плоским торцом d 0,4–0,6 мм, длина волны 980 нм, режим импульсно-периодический с интервалом 0,1–0,25 секунды при мощности 3,5–5,5 Вт. Методика склерозирования ВМ ЧЛО во 2-й группе предусматривала введение в просвет мальформации микропены 3 % этоксисклерола, изготовленной согласно методике Л. Тессари (2000 г.).
Результаты. Лечение всех пациентов проходило без интраоперационных и послеоперационных кровотечений. По результатам исследования было выявлено, что метод склерозирования с использованием пенной формы 3 % этоксисклерола является наиболее эффективным при лечении мальформаций большого и среднего размера, отмечено значительное уменьшение образований в размерах. Наиболее эффективным при лечении мальформаций в сложных анатомических областях (периорбитальная область, зона твердого и мягкого нёба) оказалось применение диодного лазера с длиной волны 980 нм и мощностью от 3,5 до 5,5 Вт.
Заключение. Эндоваскулярная лазерная облитерация венозных мальформаций челюстно-лицевой области выступает эффективным и безопасным способом лечения и является методом выбора при расположении венозных мальформаций в периорбитальной области.
Ключевые слова
Для цитирования:
Камилов Ш.И., Гришин А.А., Нагайченко А.М. Сравнение применения диодного лазера и склерозирования 3 % пенной формой этоксисклерола при лечении венозных мальформаций челюстно-лицевой области. Лазерная медицина. 2024;28(1):17-24. https://doi.org/10.37895/2071-8004-2024-28-1-17-24
For citation:
Kamilov Sh.T., Grishin A.A., Nagaychenko A.M. Diode laser light and sclerotherapy in the treatment of venous malformations in the maxillofacial region. Laser Medicine. 2024;28(1):17-24. (In Russ.) https://doi.org/10.37895/2071-8004-2024-28-1-17-24
ВВЕДЕНИЕ
Лечение сосудистых мальформаций (СМ) челюстно-лицевой области (ЧЛО) по-прежнему представляет собой актуальную проблему. На долю СМ в ЧЛО приходится от 60 до 80 % от общего количества всех образований сосудистого характера в других областях организма. При этом пациенты с венозными мальформациями (ВМ) составляют 50–60 % от общего числа данной категории пациентов с сосудистыми образованиями ЧЛО [1–4].
Диагностика ВМ ЧЛО основана на данных клинического обследования и анамнеза заболевания. В связи с яркой клинической картиной, выраженностью симптоматики, характерным анамнезом диагностика ВМ не представляет больших трудностей. В ряде сложных случаев при глубокой локализации ВМ возможно использование дополнительных методов инструментальной диагностики: УЗИ, МРТ, отражающих характерную картину сосудистой мальформации в результатах исследования [5–9].
Согласно последним исследованиям, причиной возникновения ВМ в области лица преимущественно является мутация в гене рецепторной тирозинкиназы, приводящая к дефициту гладкомышечных клеток в стенке измененного участка вены, вызывая нарушение формы сосуда в виде сумкообразных деформаций с низкой скоростью кровотока, в результате чего мальформация увеличивается в размерах за счет растяжения истонченной венозной стенки без тенденции к спонтанному регрессу [10–13].
Основной задачей лечения ВМ является уменьшение объемов или полное исчезновение мальформации с последующим восстановлением эстетической и функциональной составляющей окружающих ВМ органов и тканей. Онкологические принципы лечения не применимы по отношению к ВМ, так как мальформации являются пороками развития, не имеют высокой митотической активности, свойственной опухолям [14].
Несмотря на большие достижения в современной челюстно-лицевой хирургии, вопрос лечения венозных мальформаций челюстно-лицевой области до настоящего времени не может считаться полностью разрешенным, так как ни один из методов лечения ВМ не является универсальным, что оставляет проблему актуальной.
К наиболее распространенным и широко применяемым в клинической практике методам лечения ВМ ЧЛО можно отнести хирургический, лазерный и метод склерозирования [17–19].
Хирургическое лечение эффективно в случае, когда ВМ ограничена, имеет малые размеры и мальформацию возможно удалить полностью, в пределах здоровых тканей, без возникновения значительных эстетических и функциональных нарушений. Целесообразно проведение хирургического вмешательства вторым этапом с целью устранения остаточных явлений ВМ после завершения первого малоинвазивного этапа лечения (склеротерапии, лазерного воздействия). Применение классического хирургического подхода при лечении ВМ периорбитальной области достаточно ограничено в виду рисков развития массивного плохо контролируемого кровотечения, возникновения эстетических и функциональных нарушений в послеоперационном периоде [20][21].
Склерозирование, особенно с внедрением в клиническую практику для лечения ВМ пенной формы 3 % этоксисклерола, показало себя как эффективный и малоинвазивный метод лечения ВМ. Однако применение этого метода лечения для ВМ периорбитальной области ограничено, это связано с риском возникновения таких осложнений, как повреждение структур глазного яблока, нарушение функции зрительного нерва в связи с повышением внутриорбитального давления. Проведение склерозирования в данной области представляется достаточно опасным и в связи с возможностью попадания склерозанта в систему угловой вены и далее в кавернозный синус, тромбоз которого приводит к тяжелым осложнениям [22][23].
С появлением высокотехнологичных хирургических лазеров при лечении ВМ ЧЛО появилась возможность избирательно воздействовать на сосуды без выраженного повреждения наружных кожных покровов, окружающих мягких тканей [24–28].
Большой интерес представляет метод эндоваскулярной лазерной облитерации (ЭВЛО), применяемый с 2000 года во флебологии. Принцип проведения облитерации основан на внутрисосудистом введении световода в полость вены через специальный проводник или широкопросветный внутривенный катетер с последующей лазерной коагуляцией внутренней поверхности сосуда [29–33].
Целью работы является сравнение результатов лечения пациентов с ВМ челюстно-лицевой области при использовании диодного лазера и при склерозировании 3 % пенной формой этоксисклерола.
МАТЕРИАЛЫ И МЕТОДЫ
С 2020 по 2023 год на кафедре челюстно-лицевой хирургии МГМУ им. И. М. Сеченова проведено обследование и лечение 40 пациентов с венозными мальформациями челюстно-лицевой области в возрасте от 18 до 80 лет, из них 17 (42,5 %) мужчин и 23 (57,5 %) женщины. Пациенты были разделены на две равнозначные группы по 20 человек: 1-я группа – пациенты, пролеченные при помощи диодного лазера; 2-я группа – пациенты, получившие лечение посредством склерозирования ВМ 3 % пенной формой этоксисклерола (таблица 1). При формировании групп все пациенты, имеющие ВМ периорбитальной области, были включены в группу лазерного метода лечения, чтобы избежать возможных осложнений при склерозировании ВМ в данной анатомической области (таблица 2).
В предоперационном периоде и на 21-е сутки после вмешательства пациентам проводили ультразвуковое исследование (УЗИ) для определения распространенности, размера, а также прилегания ВМ к близлежащим анатомическим структурам. При вычислении объема мальформации до и после лечения для удобства расчетов использовалась формула объема эллипса (V = 4/3 × π × a × b × с, где π = 3,14; a, b и с – полуоси (радиусы) эллипсов) как наиболее приближенной фигуры к геометрической форме большинства ВМ. Объем образования измеряли в см 3. Эффективность методов лечения сравнивали по уменьшению объемов мальформации до проведения вмешательства и на 21-е сутки после лазерного воздействия или склерозирования. Данные, полученные в ходе исследования, были систематизированы и внесены в сводную электронную таблицу при помощи программного обеспечения Microsoft Office Excel 2019. Для проведения статистического анализа было использовано программное обеспечение IBM SPSS Statistics 23.0 и Jamovi Statistical Software. Средние значения в группах сравнены при помощи критерия Краскела – Уоллиса.
Наша методика лечения пациентов с ВМ при помощи лазера заключалась в воздействии излучения на внутреннюю стенку вены и кровь, находящуюся в ее просвете.
В лечении пациентов использовали диодный лазер «Лахта-Милон» (РФ) с оптическим фибером (световод) с плоским торцом d 0,4–0,6 мм, длина волны 980 нм, режим импульсно-периодический с интервалом от 0,1 до 0,25 секунды при мощности от 3,5 до 5,5 Вт (рис. 1).
Интраоперационно выполняли пункцию и введение световода через специальный проводник или канюлю внутривенного катетера размером не менее 18G в просвет ВМ (рис. 2 а). Критерием попадания в полость мальформации являлось поступление крови в просвет проводника или катетера (рис. 2 б). Визуальный контроль расположения световода производили слежением за пучком красного света на конце оптического фибера (рис. 2 в). Далее световод устанавливали в рабочей зоне и, постепенно продвигая его наружу, производили эндоваскулярную лазерную облитерацию мальформации, добиваясь максимального уменьшения объемов ВМ, изменения цвета кожных покровов с синюшного на нейтральный (рис. 2 г). Большинство вмешательств проводили под местной анестезией, эндотрахеальный наркоз был использован при расположении ВМ в периорбитальной области.
Методика склерозирования ВМ ЧЛО заключалась во введении в просвет мальформации микропены 3 % этоксисклерола, изготовленной согласно методике Л. Тессари (2000 г.) Данная методика изготовления микропены широко применяется в практике у врачей флебологов при лечении варикозных вен нижних конечностей.
Для изготовления микропены два шприца подключали к трехходовому крану для инфузий. В один шприц набирали склерозант, а во второй – воздух из операционной. Отношение склерозанта к воздуху составляло 1:4 (рис. 3). Далее совершали поочередное и быстрое движение поршней шприцев, смешивая содержимое до формирования пенной эмульсии.
Склерозант в виде микропены изменяет свои физические свойства, улучшая распределение в венозных сосудах, уменьшая скорость дренажа из просвета сосуда, увеличивая время экспозиции поверхностно-активного вещества на клетки эндотелия сосудистой стенки. Введение проводили под тактильным и визуальным контролем до изменения цвета мальформации с синюшного на бледно-розовый и появления плотного инфильтрата (рис. 4).
Таблица 1
Половозрастное распределение пациентов
Table 1
Distribution of patients by age and gender
| 1-я группа Group 1 | 2-я группа Group 2 |
Пол: мужчины/женщины Sex: male/female | 8/12 | 9/11 |
Возраст, лет Age, years | ||
18–44 | 6 (30 %) | 5 (25 %) |
45–60 | 8 (40 %) | 9 (45 %) |
60–75 | 4 (20 %) | 3 (15 %) |
75–80 | 2 (10 %) | 3 (15 %) |
Таблица 2
Локализация венозных мальформаций
Table 2
Venous malformation location
| 1-я группа Group 1 | 2-я группа Group 2 |
Верхняя губа Upper lip | 2 (5,9 %) | 2 (11,1 %) |
Нижняя губа Lower lip | 5 (11,8 %) | 6 (5,6 %) |
Язык Tongue | 2 (11,8 %) | 5 (5,6 %) |
Твердое и мягкое нёбо Hard and soft palate | 5 (5,9 %) | 3 (11,1 %) |
Околоушно-жевательная область Parotid-masticatory area | 1 (5,9 %) | 4 (11,1 %) |
Периорбитальная область Peri-orbital area | 5 (23,5 %) | 0 (0 %) |

Рис. 1. Диодная лазерная установка «Лахта-Милон»
Fig. 1. Diode laser Lakhta-Milon
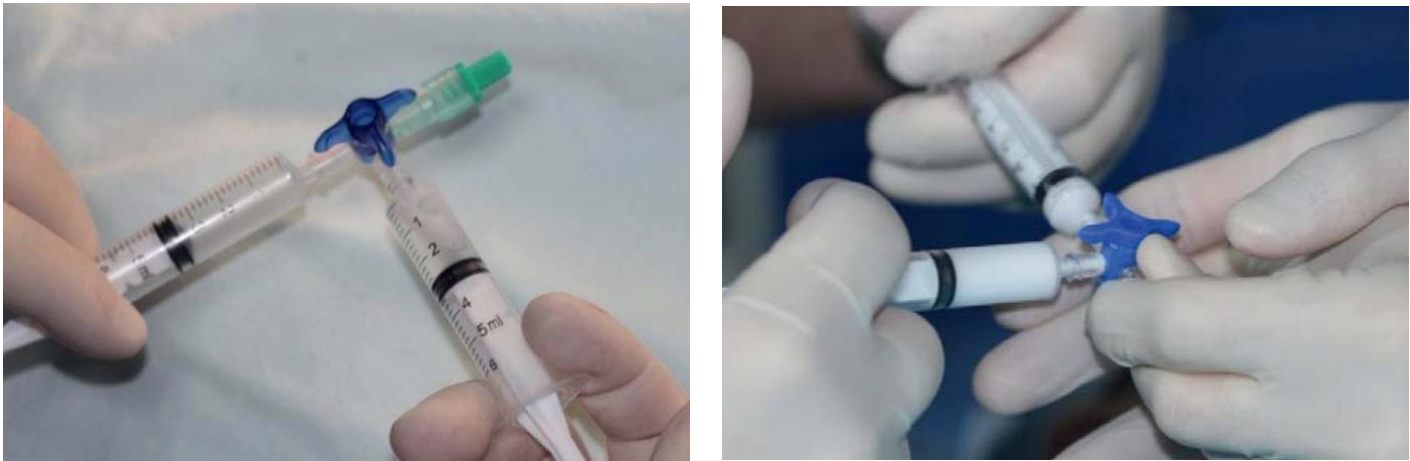
Рис. 3. Методика изготовления микропены с помощью трехходового крана
Fig. 3. Preparation of microfoam using a 3-way valve tap
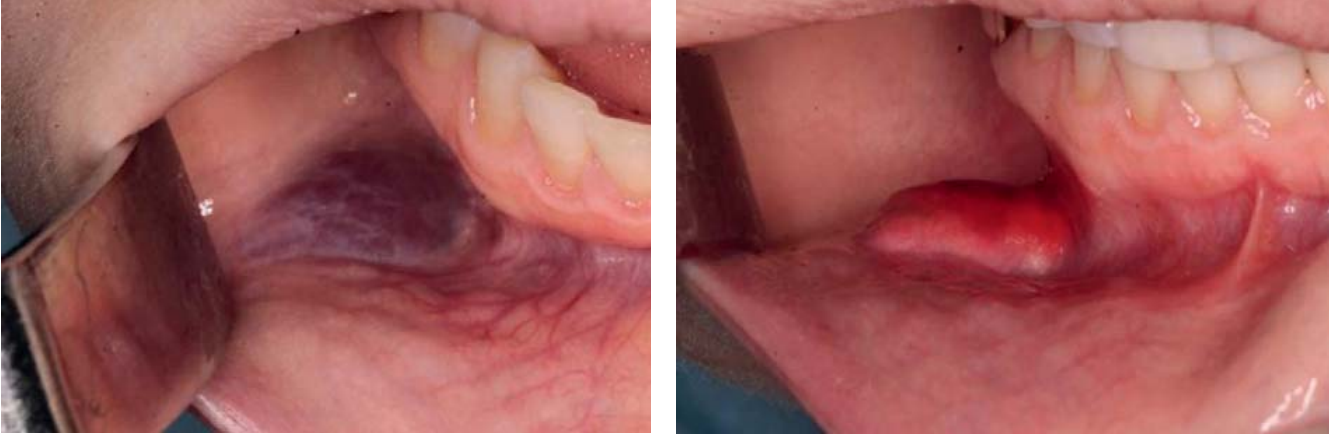
Рис. 4. Венозная мальформация до и после введения микропены 3 % этоксисклерола
Fig. 4. Venous malformation before and after sclerotherapy with 3 % Aethoxysclerol foam
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Лечение пациентов с ВМ челюстно-лицевой области проходили без возникновения интраоперационных и послеоперационных кровотечений. За весь период наблюдения общих и местных осложнений в обеих группах зафиксировано не было.
Специальное медикаментозное сопровождение в послеоперационном периоде не проводилось, по необходимости в первые 3 суток пациентам назначали нестероидные противовоспалительные препараты для купирования незначительно выраженного послеоперационного болевого синдрома.
У большинства пациентов в обеих группах в послеоперационном периоде на 21-е сутки наблюдения отмечали выраженную положительную динамику: уменьшение мальформаций в размерах, изменение окраски подлежащих кожных покровов и слизистых оболочек. Степень уменьшения мальформации зависела от размера и выраженности стромального компонента в ее структуре. Особенно эффективно себя показал метод ЭВЛО с применением диодного лазера у пациентов с ВМ в периорбитальной области, где применение склерозирования является достаточно опасным из-за возможных грозных осложнений в следствии непредсказуемого распределения микропены (рис. 5).
В свою очередь, использование пенной формы 3 % этоксисклерола в качестве склерозанта при лечении пациентов с ВМ среднего размера, без выраженного соединительнотканного компонента приводило к значительному уменьшению мальформаций в размерах даже после однократного введения (рис. 6).
При анализе среднего уменьшения мальформаций в размерах по результатам УЗИ на 21-е сутки после лечения между группами статистически значимой разницы не выявлено.
Разница показателей уменьшения мальформаций в размерах в основном связана с результатами лечения пациентов с мальформациями большого размера и среднего размера, где применение склерозирования с использованием пенной формы 3 % этоксисклерола показало себя эффективнее. В свою очередь, применение диодного лазера с длиной волны 980 нм и мощностью от 3,5 до 5,5 Вт показало себя как эффективный, безопасный и удобный способ лечения ВМ в сложных анатомических областях: периорбитальная область, зона твердого и мягкого нёба.
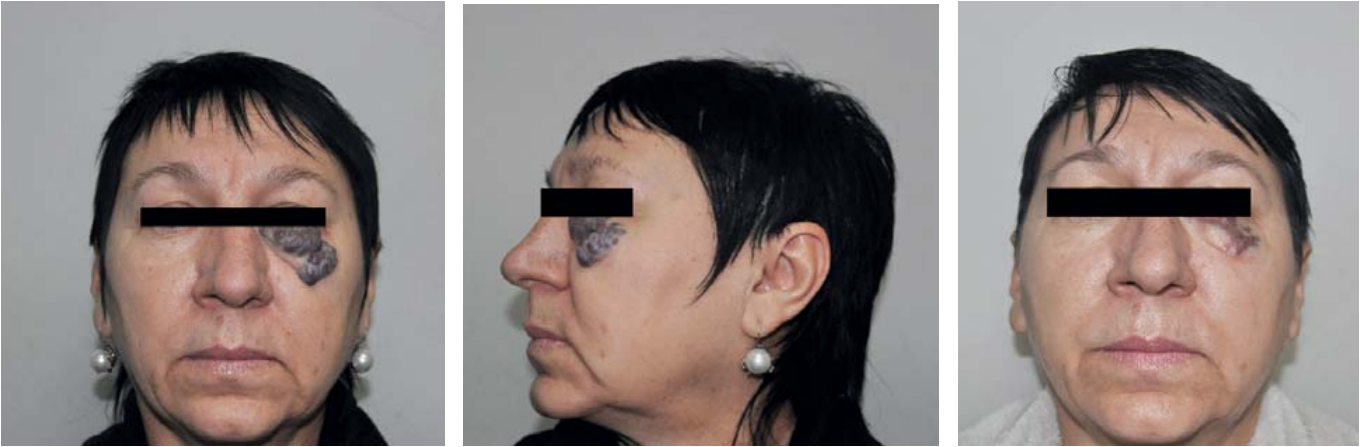
Рис. 5. Состояние пациентки до и после проведения ЭВЛО ВМ нижнего века и подглазничной области с использованием диодного лазера
Fig. 5. Female patient before and after diode-laser endovascular laser obliteration (EVLO) of the lower eyelid and suborbital area
Таблица 3
Изменение размеров мальформаций
Table 3
Changing of malformation dimensions
| Ср. зн Mean | Ср. кв. отклонение SD | Ст. ошибка SE | 95 % доверительный интервал для среднего значения CI | Мин. min | Макс. max | |
1-я группа (лазерное лечение) Group 1 (laser) | 59,75 % | 13,719 % | 3,960 % | 51,03 % | 68,47 % | 34 % | 76 % |
2-я группа (склерозирование) Group 2 (sclerotherapy) | 68,10 % | 19,198 % | 6,071 % | 54,37 % | 81,83 % | 31 % | 83 % |
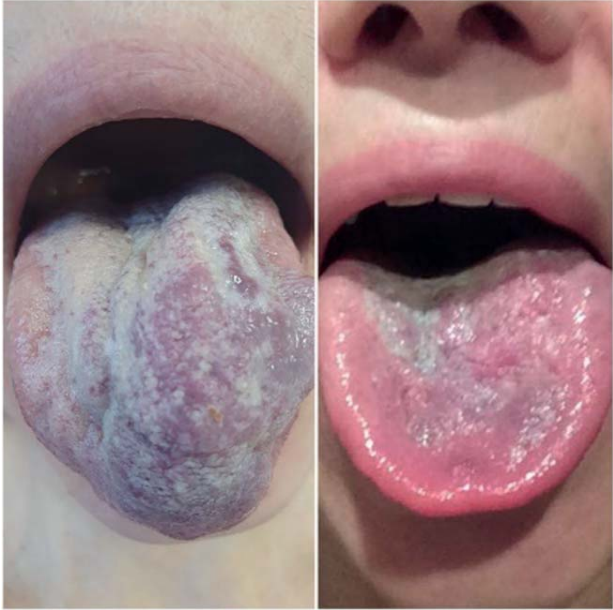
Рис. 6. ВМ языка до и после склерозирования пенной формой 3 % этоксисклерола
Fig. 6. VM of the tongue before and after sclerotherapy with 3 % Aethoxysclerol foam
ЗАКЛЮЧЕНИЕ
Таким образом, метод склерозирования с использованием пенной формы 3 % этоксисклерола является наиболее эффективным при лечении мальформаций большого и среднего размера при лечении мальформаций в сложных анатомических областях (периорбитальная область, зона твердого и мягкого нёба) наиболее эффективным оказалось применение диодного лазера с длиной волны 980 нм и мощностью от 3,5 до 5,5 Вт.
Эндоваскулярная лазерная облитерация венозных мальформаций челюстно-лицевой области является эффективным и безопасным способом лечения и является методом выбора при расположении венозных мальформаций в периорбитальной области.
Список литературы
1. Park H., Kim J.S., Park H., Kim J.Y., Huh S., Lee J.M., Lee S.Y., Lee S.J., Lee J.S., Lee J.W., Chung H.Y. Venous malformations of the head and neck: A retrospective review of 82 cases. Archives of plastic surgery. 2019; 46 (1): 23. PMID: 30685938. DOI: 10.5999/aps.2018.00458
2. Sadick M., Wohlgemuth W. A., Huelse R., Lange B., Henzler T., Schoenberg, S. O., Sadick H. Interdisciplinary Management of Head and Neck Vascular Anomalies: Clinical Presentation. Diagnostic Findings and Minimal invasive Therapies. European journal of radiology open. 2017; 4: 63–68. DOI: 10.1016/j.ejro.2017.05.001
3. Janardhan H.P., Saheera S., Jung R., Trivedi C. M. Vascular and Lymphatic Malformations: Perspectives From Human and Vertebrate Studies. Circulation research. 2021; 129 (1): 131–135. PMID: 34166069. DOI: 10.1161/CIRCRESAHA.121.319587
4. Steiner J.E., Drolet B.A. Classification of Vascular Anomalies: An Update. Seminars in interventional radiology. 2017; 34(3): 225–232. PMID: 28955111. DOI: 10.1055/s-0037-1604295
5. Carqueja I.M., Sousa J., Mansilha A. Vascular malformations: classification, diagnosis and treatment. International angiology. 2018; 37 (2): 127–142. PMID: 29424187. DOI: 10.23736/S0392-9590.18.03961-5
6. Попель Г.А., Воробей А.В., Давидовский И.А., Воевода М.Т., Рогатень А.И., Деркачева Н.В. Диагностика врожденных сосудистых мальформаций наружной локализации. Новости хирургии. 2016; 24 (4): 407–416.
7. Шалабаева К.З., Замураева А.У., Нурмаганов С.Б., Фазилов Ж.А., Уразаева А.Э., Токкожаев Б.Р. Мультидисциплинарный подход в диагностике и лечении сосудистых образований челюстно-лицевой области у детей. Вестник Казахского Национального медицинского университета. 2020; 2: 217–222.
8. Martinez-Lopez A., Salvador-Rodriguez L., Montero-Vilchez T., Molina-Leyva A., Tercedor-Sanchez J., Arias-Santiago S. Vascular malformations syndromes: an update. Current opinion in pediatrics. 2019 31 (6): 747–753. PMID: 31693582. DOI: 10.1097/MOP.0000000000000812
9. Sadick M., Müller-Wille R., Wildgruber M., Wohlgemuth W.A. Vascular Anomalies (Part I): Classification and Diagnostics of Vascular Anomalies. RoFo. 2018; 190 (9): 825–835. PMID: 29874693. DOI: 10.1055/a-0620-8925
10. Du Z., Zheng J., Zhang Z., Wang, Y. Review of the endothelial pathogenic mechanism of TIE2-related venous malformation. Journal of Vascular Surgery: Venous and Lymphatic Disorders. 2017; 5 (5): 740–748. PMID: 28818232. DOI: 10.1016/j.jvsv.2017.05.001
11. Si Y., Huang J., Li X., Fu Y., Xu R., Du Y., Cheng J., Jiang H. AKT/FOXO1 axis links cross-talking of endothelial cell and pericyte in TIE2-mutated venous malformations. Cell communication and signaling: CCS. 2020; 18 (1): 139. PMID: 32867785. DOI: 10.1186/s12964-020-00606-w
12. Martinez-Lopez A., Salvador-Rodriguez L., Montero-Vilchez T., Molina-Leyva A., Tercedor-Sanchez J., Arias-Santiago S. Vascular malformations syndromes: an update. Current opinion in pediatrics. 2019; 31 (6): 747–753. PMID: 31693582. DOI: 10.1097/MOP.0000000000000812
13. Kennedy M.A., Xu Z., Wu Y., Sohl C.D. A Tie2 kinase mutation causing venous malformations increases phosphorylation rates and enhances cooperativity. Biochemical and biophysical research communication. 2019; 509 (4): 898–902. PMID: 30638931. DOI: 10.1016/j.bbrc.2019.01.020
14. Colletti G., Ierardi A. M. Understanding venous malformations of the head and neck: a comprehensive insight. Medical oncology (Northwood, London, England). 2017; 34(3): 42. PMID: 28181207. DOI: 10.1007/s12032-017-0896-3
15. Terella A.M., Wang T.D., Kim M.M. Complications in periorbital surgery. Facial plastic surgery: FPS. 2013; 29 (1): 64–70. PMID: 23426754. DOI: 10.1055/s-0033-1333838
16. Benoiton L.A., Chan K., Steiner F., FitzJohn T., Tan S.T. Management of Orbital and Periorbital Venous Malformation. Frontiers in surgery. 2017; 4: 27. PMID: 28611988. DOI: 10.3389/fsurg.2017.00027
17. Aboelatta Y.A., Nagy E., Shaker M., Massoud K.S. Venous malformations of the head and neck: a diagnostic approach and a proposed management approach based on clinical, radiological, and histopathology findings. Head & neck. 2014; 36 (7): 1052–1057. DOI: 10.1002/hed.23407
18. Cox J.A., Bartlett E., Lee E.I. Vascular malformations: a review. Seminars in plastic surgery. 2014; 28 (2): 58–63. PMID: 25045330. DOI: 10.1055/s-0034-1376263
19. Hawkins C.M., Chewning, R.H. Diagnosis and Management of Extracranial Vascular Malformations in Children: Arteriovenous Malformations, Venous Malformations, and Lymphatic Malformations. Seminars in rentgenology. 2019; 54 (4): 337–348. PMID: 31706367. DOI: 10.1053/j.ro.2019.06.004
20. Carqueja I.M., Sousa J., Mansilha A. Vascular malformations: classification, diagnosis and treatment. International angiology. (a journal of the International Union of Angiology). – 2018; 37 (2): 127–142. PMID: 29424187. DOI: 10.23736/S0392-9590.18.03961-5
21. Wang D., Su L., Fan X. Diagnosis and treatment of venous malformations in China: consensus document. Journal of interventional medicine. 2019; 1 (4): 191–196. PMID: 34805850. DOI: 10.19779/j.cnki.2096-3602.2018.04.01
22. De Maria L., De Sanctis P., Tollefson M., Mardini S., Garrity J.A., Morris P.P., Bendel E., Brinjikji W. Sclerotherapy for low-flow vascular malformations of the orbital and periocular regions: Systematic review and meta-analysis. Survey of ophthalmology.2020; 65 (1): 41–47. PMID: 31425703. DOI: 10.1016/j.survophthal.2019.08.003
23. Chiramel G.K., Keshava S.N., Moses V., Mammen S., David S., Sen S. Percutaneous sclerotherapy of congenital slow-flow vascular malformations of the orbit. – Cardiovascular and interventional radiology. 2015; 38 (2): 270–279. PMID: 25148921. DOI: 10.1007/s00270-014-0971-5
24. Azma E., Razaghi M. Laser Treatment of Oral and Maxillofacial Hemangioma. - Journal of lasers in medical sciences. 2018; 9 (4): 228–232. PMID: 31119015. DOI: 10.15171/jlms.2018.41
25. Mlacker S., Shah V.V., Aldahan A.S., McNamara C.A., Kamath P., Nouri K. Laser and light-based treatments of venous lakes: a literature review. Lasers in medical science. 2016; 31 (7): 1511–1519. PMID: 27056704. DOI: 10.1007/s10103-016-1934-7
26. Manna S., Meyer A., Shigematsu T., Berenstein A., Courey M. Management of a Laryngeal Venous Malformation With Nd:YAG Laser and Bleomycin Sclerotherapy. The Laryngoscope. 2020; 130 (9): 2199–2201. DOI: 10.1002/lary.28392
27. Azma E., Razaghi M. Laser Treatment of Oral and Maxillofacial Hemangioma. Journal of Lasers in Medical Sciences. 2018; 9 (4): 228–232. PMID: 31119015. DOI: 10.15171/jlms.2018.41
28. Мозокина М.М. Применение хирургических лазерных технологий при лечении образований сосудистого характера челюстно-лицевой области. Автореф. дис. … канд. мед. наук. Москва. 2013
29. Wada Y., Miyazaki H., Kusuhara H., Uemura K., Asamura S. Successful Intralesional Laser Therapy for Sclerotherapy-resistant Huge Venous Malformation. Plastic and reconstructive surgery. Global open. 2020; 8(12): e3269. PMID: 33425584. DOI: 10.1097/GOX.0000000000003269
30. Miyazaki H., Romeo U., Ohshiro T., Kudo T., Makiguchi T., Kawachi N., Ogawa M., Inoue Y., Yokoo S. Treatment strategies for large oral venous malformations using intralesional laser photocoagulation. Lasers in medical science. 2014; 29 (6): 1987–1990. PMID: 23893092. DOI: 10.1007/s10103-013-1394-2
31. Ma L. W., Levi B., Oppenheimer A. J., Kasten S. J. Intralesional laser therapy for vascular malformations. Annals of plastic surgery. 2014; 73 (5): 547–551. PMID: 24625513. DOI: 10.1097/SAP.0b013e318276daa6
32. Marín-Manzano E., Mendieta-Azcona C., Riera-Del-Moral L., López-Gutiérrez J.C. Effectiveness and safety of 1470-nm diode laser fulguration in the management of diffuse venous malformations. Journal of vascular surgery. Venous and lymphatic disorders. 2020; 8 (3): 423–434. PMID: 31818697. DOI: 10.1016/j.jvsv.2019.09.013
33. Sarfi D., Adnane S., Haitami S., Ben Yahya I. Diode laser photocoagulation of intraoral (and perioral) venous malformations: Cases series. International journal of surgery Case reports. 2021; 88: 106436. PMID: 34710772. DOI: 10.1016/j.ijscr.2021.106436
Об авторах
Ш. И. КамиловРоссия
Камилов Шамсулвара Таймасханович – врач-хирург отделения челюстно-лицевой хирургии УКБ № 4 клинического центра
Москва
А. А. Гришин
Россия
Гришин Андрей Александрович – доцент кафедры челюстно-лицевой хирургии имени академика Н.Н. Бажанова
Москва
А. М. Нагайченко
Россия
Нагайченко Артем Максимович – лаборант кафедры челюстно-лицевой хирургии имени академика Н.Н. Бажанова
Москва
Рецензия
Для цитирования:
Камилов Ш.И., Гришин А.А., Нагайченко А.М. Сравнение применения диодного лазера и склерозирования 3 % пенной формой этоксисклерола при лечении венозных мальформаций челюстно-лицевой области. Лазерная медицина. 2024;28(1):17-24. https://doi.org/10.37895/2071-8004-2024-28-1-17-24
For citation:
Kamilov Sh.T., Grishin A.A., Nagaychenko A.M. Diode laser light and sclerotherapy in the treatment of venous malformations in the maxillofacial region. Laser Medicine. 2024;28(1):17-24. (In Russ.) https://doi.org/10.37895/2071-8004-2024-28-1-17-24
JATS XML


























